Неопластический процесс что это
Чем отличается доброкачественная опухоль от злокачественной
В медицине понятие доброкачественности означает лёгкое течение болезни, хорошие результаты лечения и неопасность для жизни. Под злокачественным процессом подразумевают разрушительное течение, сложность терапии, высокий риск смертности.
Для опухолей такое разделение условно. Тем не менее пациентам и врачам крайне важно определить вид опухоли. От этого зависят тактика лечения и прогноз.
Характеристика доброкачественных и злокачественных опухолей
Существуют чёткие критерии:
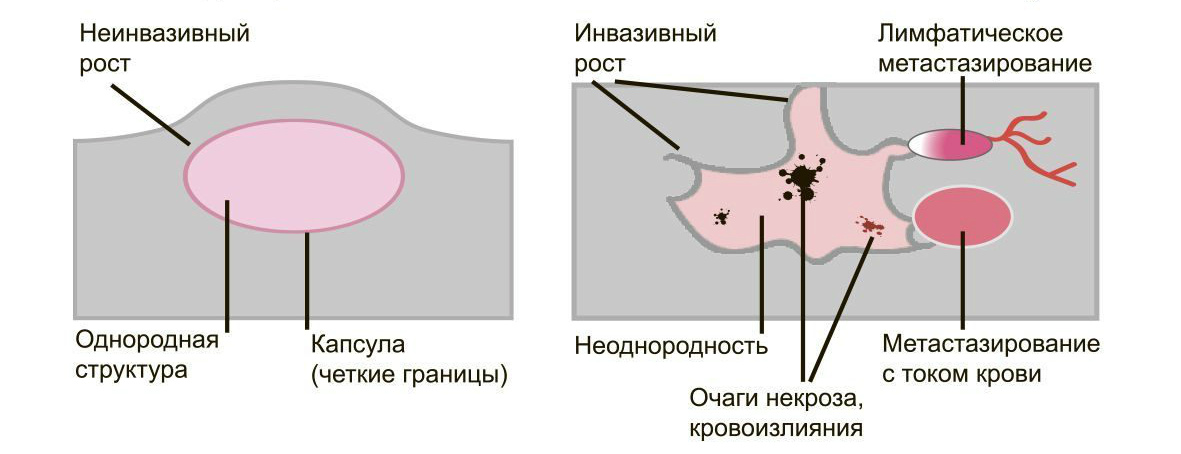
Доброкачественные опухоли чётко отграничены от здоровых тканей, часто имеют капсулу. Рак прорастает окружающие ткани, внедряется в сосуды, его контуры более аморфны.
Большинство доброкачественных опухолей могут расти годами, не проявляя симптомов. Карциномы растут быстро, нарушая функции органов и отравляя организм. Рост сопровождается утомляемостью, слабостью, потерей веса, болью.
Доброкачественные образования “сидят” на одном месте, постепенно растут и раздвигают здоровые ткани, подвижны при прощупывании. Раковые клетки слабо скреплены друг с другом, легко отделяются и разносятся лимфой и кровью по организму. Они оседают в лимфоузлах, костях, внутренних органах, образуя новые опухолевые очаги — метастазы. При пальпации узел спаян с тканями и не сдвигается.
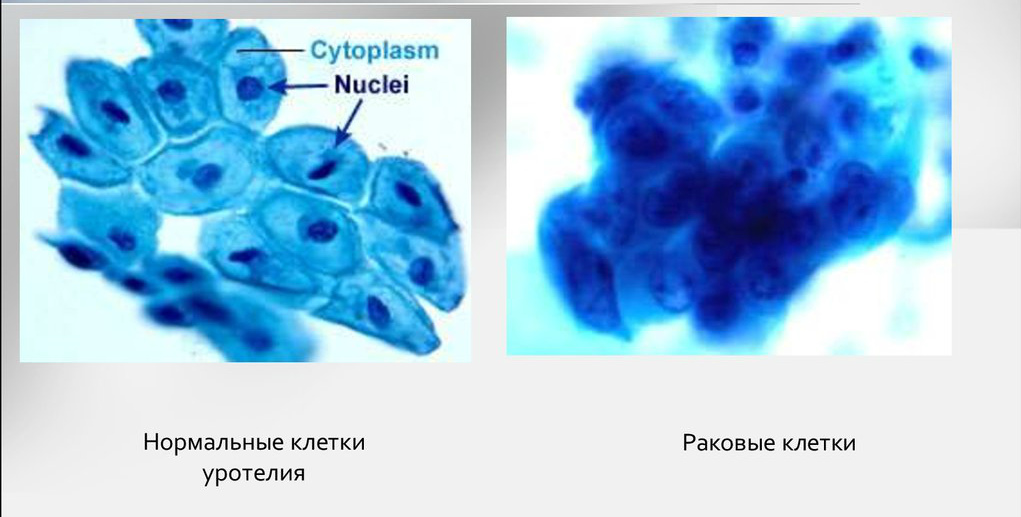
Много информации даёт биопсия. Исследование показывает, что доброкачественные клетки похожи на здоровые, их структура более чёткая. Структура злокачественных клеток сильно изменена из-за выраженных мутаций. Чем меньше клетки напоминают ткань, из которой выросли, тем хуже прогноз для лечения и жизни.
Доброкачественную опухоль, такую как аденома простаты, можно удалить и добиться полного излечения. Если возникнет рецидив, он будет на том же месте, где нашли первичный очаг. Злокачественные образования трудно удалить полностью. Даже одна оставшаяся клетка даст новую опухоль либо на старом месте, либо там, куда она попала по сосудам. Выживаемость больных существенно ниже.
Общие свойства доброкачественных и злокачественных опухолей
Есть моменты, объединяющие оба вида новообразований:
Тяжесть симптомов зависит не только от степени сдавления тканей опухолью, но и от неспособности новообразования выполнять функцию здоровых клеток.
Виды опухолей
Различия не всегда очевидны. Нужна тщательная диагностика для поиска атипичных клеток.
Может ли доброкачественная опухоль стать злокачественной
Любая опухоль способна к малигнизации. Миомы, липомы, фибромы редко переходят в рак. Кисты — крайне редко. Невусы, аденомы, полипы в желудке или кишечнике — очень часто. Многое зависит от условий, в которых находится опухоль, питания, экологии, уровня стресса, гормональных сбоев, наличия предраковых болезней.
В Клинике урологии имени Р. М. Фронштейна доступна современная диагностика опухолей, разработаны эффективные методики лечения. Обращайтесь на консультацию и наши специалисты вам помогут.
Простатическая интраэпителиальная неоплазия
Простатическая интраэпителиальная неоплазия – патологическое состояние, сопровождающееся образованием очагов роста клеток предстательной железы с признаками их атипичного перерождения. Протекает бессимптомно. Рассматривается специалистами в качестве морфологического предшественника рака предстательной железы с высокой вероятностью злокачественной трансформации. Диагноз выставляется с учетом данных пальцевого ректального исследования, УЗИ, определения уровня простат-специфичного антигена и результатов гистологического исследования. Показано динамическое наблюдение. Может применяться диетотерапия, гормональная терапия и лучевая терапия.
Общие сведения
Простатическая интраэпителиальная неоплазия (ПИН) – облигатный предрак предстательной железы, сопровождающийся очаговой пролиферацией эпителия протоков и ацинусов простаты с образованием клеток с признаками атипии. По различным данным, выявляется у 8-50% больных, направленных на пункционную биопсию предстательной железы в связи с подозрением на рак простаты. Вероятность возникновения увеличивается с возрастом. При проведении обследования пациентов в возрасте 40-50 лет признаки простатической интраэпителиальной неоплазии выявляются в 14-18% случаев, в возрасте 80 и более лет – в 63-86% случаев. Пик заболеваемости приходится на возраст 65 лет. Аденокарцинома предстательной железы развивается в среднем через 5 лет после выявления ПИН. Вместе с тем, возможна как быстрая малигнизация, так и многолетнее стабильное течение без признаков дальнейшего озлокачествления. Вероятность злокачественного перерождения, по данным различных авторов, наблюдается в 35-100% случаев. Лечение осуществляют специалисты в области онкологии, урологии и андрологии.
Причины ПИН
Причины развития точно не выяснены. Специалисты указывают, что определенную роль играет неблагоприятная наследственность. У пациентов нередко выявляются гены BRCA1 и BRCA2, при которых наблюдается повышение вероятности развития аденокарциномы предстательной железы. Риск возникновения ПИН также повышается при хроническом простатите и наличии в анамнезе инфекций, передающихся половым путем.
В качестве факторов риска простатической интраэпителиальной неоплазии указывают ионизирующее излучение, длительный контакт с кадмием при выполнении профессиональных обязанностей, употребление большого количества животных жиров, недостаток ультрафиолетовых лучей, обусловленный продолжительным пребыванием в северных регионах, пожилой возраст, иммунные нарушения, нехватку некоторых витаминов и микроэлементов.
Классификация ПИН
Классификация данного патологического состояния претерпевала неоднократные изменения. Вначале специалисты выделяли три степени ПИН: легкую умеренную и выраженную. Затем из-за затруднений при определении степеней поражения в 1989 году приняли упрощенную классификацию с двумя группами ПИН: низкой и высокой степени. Низкая (первая) степень характеризовалась незначительными изменениями клеток, могла свидетельствовать о низком риске злокачественной трансформации, наблюдаться при доброкачественной гиперплазии (аденоме) или хроническом воспалении предстательной железы. При высокой (второй) степени простатической интраэпителиальной неоплазии в ткани простаты выявлялись клетки с выраженными признаками атипии.
В последующем эта классификация перестала быть общепринятой, хотя некоторые специалисты продолжают применять данное разделение на группы в клинической практике. В наши дни большинство онкологов и урологов пользуются следующей классификацией неопластических изменений тканей предстательной железы:
Основными признаками простатической интраэпителиальной неоплазии являются: нарушение структуры эпителиальной выстилки протоков с утратой четкого разделения на клеточные слои, а также характерные изменения клеток эпителия с увеличением ядер и появлением крупных везикулярных включений. Реже выявляются клетки с мелкими гиперхроматичными ядрами. В центральной или периферической части ядер может обнаруживаться несколько ядрышек однородной либо неоднородной структуры. С учетом особенностей гистологического строения различают 4 формы простатической интраэпителиальной неоплазии: пучковую, плоскую, крибриформную и микропапиллярную. Пучковая форма наблюдается в 97% случаев. Обычно при изучении препарата обнаруживается сочетание нескольких форм.
Диагностика и лечение ПИН
Диагноз ПИН выставляют после проведения пункционной биопсии и последующего гистологического исследования в связи с подозрением на аденокарциному предстательной железы. Наряду с биопсией в процессе обследования осуществляют пальцевое ректальное исследование простаты, трансректальное УЗИ предстательной железы и определение уровня простат-специфичного антигена (ПСА) в плазме крови. При выявлении атипической гиперплазии (ПИН первой степени) решение о проведении последующих диагностических мероприятий принимается индивидуально. В зависимости от возраста больного и результатов других исследований возможны как динамическое наблюдение, так и повторная биопсия. При обнаружении простатической интраэпителиальной неоплазии (ПИН второй степени) через 1-3 месяца показана расширенная биопсия с забором материала из 12 или более участков предстательной железы.
Тактику ведения больных также определяют индивидуально. Всем пациентам с гистологически подтвержденной ПИН показано диспансерное наблюдение у уролога. Анализы на определение ПСА назначают ежемесячно. Трансректальное УЗИ предстательной железы осуществляют раз в полгода. Повторную биопсию выполняют не реже, чем раз в год, при настораживающих результатах других диагностических процедур необходимо внеплановое исследование. Показанием к лучевой терапии является наличие ПИН высокой степени в сочетании с прогрессирующим увеличением уровня ПСА в крови.
Кроме того, пациентам с простатической интраэпителиальной неоплазией назначают гормональную терапию для нейтрализации влияния тестостерона на измененные эпителиальные клетки. Используют бусерелин, лейпрорелин, нилутамид, флутамид, финастерид и другие препараты. Больным рекомендуют отказаться от вредных привычек, соблюдать диету с пониженным содержанием животных жиров, большим количеством витаминов и микроэлементов. Специалисты отмечают, что тактика лечения простатической интраэпителиальной неоплазии в данное время находится на стадии разработки, в последующем возможно изменение подходов к терапии данного состояния.
Неопластические поражения ЦНС в практике врача паллиативной помощи
Время чтения: 5 мин.
Актуальность в практике врача паллиативной помощи
По данным литературы, в практике врача паллиативной помощи могут встречаться неопластические менингиты и очаговые метастатические поражения головного мозга. Термином неопластический менингит обозначают метастатические опухолевые поражения оболочек мозга. Синонимами неопластического менингита являются термины лептоменингеальные метастазы, карциноматоз церебральных оболочек. Метастазы в оболочки мозга наблюдаются в 5-8% случаев всех злокачественных опухолей. Нередко клиническая картина неопластического менингита выступает первым клиническим проявлением генерализации онкологического заболевания. У пациентов паллиативного профиля с прогрессированием онкологических заболеваний также возможно развитие метастатического поражения мозговых оболочек с образованием очаговых метастатических поражений. Развитие неопластического менингита и очаговых метастатических поражений головного мозга являются осложнениями, которые значительно снижают качество жизни пациентов паллиативного профиля и часто предвещают очень короткий жизненный прогноз.
Важным для врача паллиативной помощи является понимание, что у 40-50% пациентов с онкогематологическими заболеваниями встречаются поражение мозговых оболочек и вещества головного мозга. Чаще всего при острых лейкозах и агрессивных неходжкинских лимфомах.
Опухолевые клетки могут метастазировать в головной мозг гематогенно или путем инвазии вдоль нервных корешков и сосудов. Метастазировать с током ликвора свойственно для медуллобластом, анапластических эпендимом, глиобластом, пинеобластом и гермином, а также для опухолей легкого, молочной железы, желудка, меланомы. Подавляющее большинство внутричерепных метастазов у детей лептоменингеального распространения выявляются при первичных опухолях ЦНС, например, таких как примитивные нейроэктодермальные опухоли.
Метастатические раковые клетки при меланоме. Фото: National Cancer Institute / Unsplash
Пациент паллиативного профиля может находиться под патронажем выездной службы или находиться в стационаре/хосписе с уже подтверждённым неопластическим поражением ЦНС на специализированном этапе лечения, о чем будет подтверждение в медицинской документации. Но клиническая картина неопластических поражений ЦНС может развиться у онкологических пациентов на фоне прогрессирования в конце жизни на этапе паллиативной помощи или у пациентов паллиативного профиля по неонкологическим заболеваниям без подтвержденного онкологического диагноза, как первое проявление опухолевого процесса, поэтому врачам паллиативной медицинской помощи важно помнить об этом и уметь распознавать неврологические симптомы неопластических процессов в головном мозге и мозговых оболочках.
Клиническая картина может быть различной, обусловлена сочетанием общемозговых и очаговых симптомов, зависит от локализации метастазов, их размеров, степени выраженности перифокального отека. Раздражение оболочек мозга опухолевыми клетками обуславливает возникновение классического менингеального синдрома. Развившееся поражение мозга или мозговых оболочек приводит к тяжёлым нарушениям сознания вплоть до комы, нарастанию внутричерепного давления, гидроцефалии, развитию отёка головного мозга, смещению церебральных структур в направлении большого затылочного отверстия, сдавлению ствола мозга и смерти пациента.
Отличительные неврологические признаки и симптомы неопластических поражений ЦНС
Необходимые диагностические мероприятия
Внешний вид поражений при КТ и МРТ может варьировать от отдельных узловых образований до диффузного лептоменингеального карциноматоза.
Врачи неврологи, работающие в паллиативной практике, вносят незаменимый вклад в клинико-неврологическое обследование пациентов паллиативного профиля с клиническим проявлениями неврологической симптоматики, в дифференциальную диагностику и выбор тактики ведения пациентов. Также опыт врачей офтальмологов, которые могут приходить в паллиативную помощь, может помочь в диагностике застойных дисков зрительных нервов при исследовании глазного дна у пациентов с внутричерепной гипертензией.
*В ГБУЗ “Московский многопрофильный центр паллиативной помощи ДЗМ” КТ, МРТ и исследование ликвора не производятся. В случае необходимости пациенты переводятся в специализированную клинику «ГБУЗ «ГКБ им. братьев Бахрушиных ДЗМ», где пациентам выполняются диагностические мероприятия для решения вопроса о дальнейшей тактике ведения пациента.
Прогноз и лечение
Средняя выживаемость пациентов паллиативного профиля после постановки диагноза неопластического поражения ЦНС составляет около месяца при отсутствии лечения и около 2 месяцев при симптоматической терапии стероидами. Более половины всех случаев смерти пациентов обусловлены не метастазами как таковыми, а последствиями системной опухолевой прогрессии. Основное лечение направлено на поддержание организма с использованием противосудорожных препаратов, антикоагулянтов, глюкокортикоидов. Глюкокортикоидные гормоны занимают важное место в терапии пациентов, положительно влияют на продолжительность жизни, уменьшают отек головного мозга, уменьшают внутричерепное давление, устраняют неврологические симптомы.
Онкологическая помощь носит паллиативный характер и ставит перед собой задачи максимально сократить размеры имеющихся опухолевых проявлений, устранение симптомов, связанных с патологическим процессом, и улучшение качества жизни пациентов.
Также назначается обезболивающая терапия, как правило, наркотическими анальгетиками.
В практике врача паллиативной помощи могут встречаться пациенты с раком молочной железы или гематологическими злокачественными новообразованиями, которым по тем или иным причинам не проводилась потенциально эффективная химиотерапия. Необходимо помнить, что такие пациенты имеют вероятность получить регрессию опухолевых проявлений в ЦНС, если им назначить противоопухолевое лечение. Напротив, у пациентов с другими видами рака (например, легкого, меланома) обычно крайне неблагоприятный прогноз (1-4 месяца) с лечением или без него. Варианты лечения включают паллиативную химиотерапию, облучение или их комбинацию. Интратекальное введение (2 раза в неделю до полной санации ликвора) химиопрепаратов (метотрексат, цитарабин) и глюкокортикоидов показано при нейролейкемии, связанной с прогрессированием онкогематологических заболеваний. Только при мультидисциплинарном подходе и принятии решений с пациентом и его близкими возможно решение вопроса о выборе тактики ведения пациента.
Психологическая помощь
Психологическая помощь является крайне важной для пациентов с опухолевыми проявлениями в головном мозге, так как пациенты часто страдают от переменчивого настроения, повышенной тревожности, выраженных нарушений когнитивной функции. В психологической помощи нуждаются и родственники пациентов. Поэтому необходимы консультации психотерапевта не только для пациентов, но и для их близких. Помощь включает консультации психотерапевта, подбор седативных средств, транквилизаторов, антидепрессантов и снотворных препаратов.
Резюме
Для многих пациентов паллиативного профиля неопластические проявления в ЦНС представляют собой предтерминальный диагноз, при котором, как правило, противоопухолевая терапия не требуется. Установление диагноза у таких пациентов может быть важно для прогнозирования неврологических проблем, которые могут развиться (например, судороги, головная боль, корешковые боли). Решение о том, следует ли начинать противоопухолевое лечение, должно приниматься после консультации с радиологом и онкологом, и правильное паллиативное лечение способно привести к временной частичной ремиссии, продлить жизнь пациентов на 2-3 месяца. Внимание врачей паллиативной помощи должно быть направлено на коррекцию симптомов с целью улучшения качества жизни пациентов.
Коммуникация с пациентом и его близкими в принятии непростых решений о тактике ведения пациента является важным аспектом, позволяющим принимать решение о необходимости паллиативной противоопухолевой терапии вместе с пациентом и его близкими.
Своевременная преемственность между специализированной помощью и паллиативным этапом лечения пациентов с неопластическими поражениями ЦНС, взаимодействие врачей паллиативной практики с онкологами, радиологами для принятия правильного взвешенного решения о тактике ведения каждого конкретного пациента является залогом качественной жизни пациентов на паллиативном этапе.
Литература:
Материал подготовлен с использованием гранта Президента Российской Федерации, предоставленного Фондом президентских грантов.
Программы лечения рака
Виды рака могут классифицироваться в зависимости от местонахождения опухоли, её размеров, причины возникновения и др. На развитие опухолевого процесса в организме могут влиять различные факторы, от неправильного питания до генетической наследственности. Все виды рака требуют определенной схемы лечения, что позволяет сохранить нормальное течение жизни.
Виды рака характеризуются отличием клеточного строения опухоли, динамикой развития, а также уровнем выживания во время лечения.
Онкологические заболевания могут возникать во всех системах и органах организма. Классификация видов онкологических заболеваний происходит в зависимости от места локализации опухоли и множества других факторов. Так процесс развития злокачественной опухоли может происходить в желудочно-кишечном тракте, мочеполовой системе, верхних дыхательных путях и грудной клетке, коже, скелете и мягких тканях, кровеносной и лимфатической системе, головном и спинном мозге. Рак представляет собой активное прогрессирующее патологическое разрастание атипичных клеток, заменяющих нормальные ткани.
Многие виды рака легко диагностируются на ранних стадиях, что позволяет победить онкологическое заболевание результативно и эффективно. В латентный период, когда симптомы и признаки рака еще не проявились у больного, но размножение раковых клеток уже происходит, выявляется форма и вид онкологического заболевания.
Все виды рака проявляются симптоматикой в зависимости от местонахождения опухоли и ее стадии. Болевые синдромы проявляется в месте роста онкологии, а также ухудшается общее состояние организма, незначительно повышается температура, снижается аппетит. Важным условием в эффективном лечении является ее выявление на ранних стадиях, когда раковые клетки еще не попали в кровь и лимфу.
Стадии развития онкологического заболевания
Что же такое метастазы?
Диагностика заболевания методом компьютерной томографии помогает обнаружить вид онкологического заболевания и образование метастазов в организме и подобрать эффективное лечение для улучшения картины заболевания.
Виды раковых заболеваний
Виды рака определяются в зависимости от множества факторов. Онкологическое заболевание классифицируется по нескольким критериям:
Виды рака разделяются по месту нахождения опухоли. То есть органе или системе, где он развивается.
Также виды онкологических заболеваний разделяются по типу ткани. Раковые клетки активно размножаются в мышечной, эпителиальной, костной, сосудистой, нервной и соединительной ткани. Развитие злокачественного образования в нескольких видах тканей называется сложным.
По строению клеток опухоли различают:
По принципу деления раковых клеток разделяют виды клинического, морфологического и гистологического рака.
Факторы риска
Все виды рака возникают в организме под действием определенных факторов. Развитие онкологического заболевания в основном зависит от образа жизни. Неправильное питание некачественными продуктами с большим содержанием канцерогенов вызывают развитие злокачественных опухолей. Чрезмерное употребление алкоголя и курение также является фактором возникновения рака, а также работа на вредных производствах и предприятиях, где происходит накопление организмом ядовитых веществ.
Также на наличие в организме раковых клеток влияет наследственность. Патологические процессы в клетках могут происходить после их мутации во внутриутробном периоде и во время развития организма. Так некоторые виды рака развиваются у новорожденных детей вместе с ростом тканей организма.
Плохая экология и высокий уровень радиации также являются причинами возникновения рака.
Диагностика онкологических заболеваний
Раннее диагностирование заболевания позволяет подобрать эффективное лечение и повысить шансы на выздоровление и сохранение нормального течения жизни больного. Успешный метод лечения возможен только после обнаружения раковой опухоли и определения вида онкологического заболевания.
Диагностика лечения начинается с консультации специалиста и оценки симптомов заболевания, после чего назначается ряд исследований. Виды рака определяются после ультразвукового исследования и взятия биопсии. Полноценный подход к диагностике заболевания с учетом возраста, сопутствующих недугов и факторов риска помогает исключить ложные симптомы.
Методы лечения онкологических заболеваний
В зависимости от вида онкологического заболевания подбираются методы лечения. Наиболее эффективным является комбинированный или комплексный подход к избавлению от недуга.
От вида онкологического заболевания назначается дополнительное лечение, такое как, лучевая терапия и прием химиопрепаратов.
Успешный исход лечения, может быть достигнут, если пациент настроен на лечение и соблюдение врачебных рекомендаций, профилактическим мерам и наблюдению у врача-онколога. Ранняя диагностика онкологического заболевания позволяет избежать усугубления состояния, восстановлению нормального течения жизни, а также избежанию возможности рецидива.
Профилактика онкологических заболеваний
Виды рака должны контролироваться на протяжении всей жизни с использованием скрининговых исследований. Из-за скрытого течения онкологического заболевания симптомы могут проявиться уже в запущенной стадии, когда лечение может быть малоэффективно. Поэтому профилактические обследования и внимательный подход к опасным симптомам помогут сохранить здоровье на долгие годы, а если болезнь все-таки наступила, особенно, если учтены все факторы риска, то это позволит подобрать правильный метод лечения для любого вида онкологического заболевания.
Стадии рака: классификация онкологических заболеваний
Стадия онкологического заболевания дает информацию о том, насколько велика опухоль и распространилась ли она по организму. Это помогает врачам определять прогноз пациента и план лечения.
С помощью врача-онколога, резидента Высшей школы онкологии Сергея Югая разбираемся, как врачи устанавливают стадии рака и что каждая из них означает.
На что влияет стадия онкологического заболевания?
Стадирование нужно, чтобы спрогнозировать, какие у пациента шансы на выздоровление, а также чтобы определить, какой метод лечения будет наиболее эффективен в конкретном случае, — поясняет Сергей Югай.
Все начинается с медицинского осмотра и обследований — УЗИ, КТ, МРТ, ПЭТ-КТ и других методов в зависимости от вида рака. Затем врач берет кусочек опухоли — биопсию или удаляет опухоль целиком во время операции, а после отправляет материал на гистологический анализ, чтобы поставить диагноз.
Стадии рака по TNM-классификации
Стадии онкологического процесса описывают разными способами — это зависит от вида опухоли. Один из самых распространенных способов — стадирование с помощью TNM-классификации.
Т характеризует первичную опухоль, ее размеры и вовлечение окружающих структур в опухолевый рост, например, прорастание в стенку кишки или желудка. N говорит о наличии в лимфоузлах метастазов и количестве пораженных лимфоузлов, а М — о наличии отдаленных метастазов (во внутренних органах, костях, ЦНС или лимфоузлах, которые расположены далеко от первичной опухоли), — объясняет Сергей Югай.
Индекс Т принимает значения от 0 до 4. 0 означает, что первичная опухоль не обнаружена, 1 — опухоль маленькая, а 4 — опухоль проросла в прилегающие ткани. Таким образом, чем больше цифра рядом с Т, тем ситуация сложнее. При некоторых видах рака N принимает значение 0 или 1, при других — 0, 1 или 2, а иногда — 0, 1, 2 и 3. 0 означает, что опухоль не проникла в ближайшие лимфоузлы, а 3 — что поражено множество лимфоузлов. M0 показывает, что метастазов нет, а 1 — что метастазы есть.
Онкологи выставляют стадию по TNM клинически — до операции или когда операция не планируется и патоморфологически — при изучении удаленной во время операции опухоли, — объясняет Сергей.
Клиническая стадия обозначается буквой «c», например, cT2. Патоморфологическая — буквой «p», например, pN1.
От правильной стадии зависит тактика лечения. Например, пациент — мужчина с раком желудка и стадией cT1N0M0. Это значит, что опухоль прорастает в слизистую и подслизистый слой стенки желудка. В этом случае пациенту показана операция. Если же стадия выше (cT2N1M0, например), то есть опухоль пациента прорастает в мышечный слой, и есть метастазы в лимфоузлах, то может понадобиться химиотерапия перед операцией, которая позволит улучшить результаты лечения, — добавляет Сергей.
Стадию рака могут обозначать с помощью цифр — 0, I, II, III, IV. Что это значит?
Клинические стадии (0, I, II, III, IV) тесно связаны с системой TNM. Как правило, одна клиническая стадия включает в себя несколько вариантов стадирования по TNM. Эти варианты характеризуются схожими прогнозом и подходом к лечению. Например, стадии T1N3M0, T2N3M0, T3N2M0 рака легкого объединяются в IIIВ стадию, так как при любой из этих ситуаций пациент будет иметь примерно одинаковый прогноз и тактику лечения. В этом конкретном примере необходима химиолучевая терапия, а не операция, — комментирует Сергей Югай.
Меняется ли стадия после лечения, при прогрессировании заболевания?
Нет, стадия выставляется один раз. Но есть нюансы:
Например, мы хотим посмотреть, как опухоль ответила на лечение, чтобы понять, можно ли делать операцию. После лечения опухоль уменьшилась, и мы добавляем к стадии новые данные. При прогрессировании опухолевого процесса первоначальная стадия также остается прежней, но, к сожалению, прогноз будет менее благоприятный. Например, у человека II стадия рака желудка. Он прооперирован, и прогноз у него хороший. Через 2 года врачи обнаруживают у пациента метастазы в легких. Стадия остается II, но рак у пациента уже метастатический, что очень усложняет положение, — говорит Сергей.
Бывает, что люди сравнивают свою ситуацию с историями других пациентов. Если речь идет о разных онкологических заболеваниях, то такие сравнения некорректны — это заболевания с разными прогнозами и схемами лечения:
Например, с нейроэндокринным раком поджелудочной железы люди могут жить десятилетиями, а при метастатической стадии рака поджелудочной железы — полгода или год, — объясняет врач-онколог.
Что может повлиять на прогноз людей с одинаковой стадией и одним видом рака?
Сергей Югай выделяет три фактора: