Оживленные рефлексы что это значит
Оживленные рефлексы что это значит
Пробы на скрытый парез применяются, если предыдущие приемы не дали убедительных результатов, если степень пареза невелика или он даже не ощущается больным. Они проводятся при выключении контроля зрения. При вытянутых вперед руках конечность, пораженная парезом, опускается или сгибается в суставах (верхний симптом Барре), опускается ее кисть (симптом Раймиста) или ограничена ее экстензия (симптом Русецкого), из положения супинации она начинает проинроваться (симптом Бабинского— Дюфуроу).
При поднятых над головой руках, обращенных концами пальцев друг к другу и ладонями вверх, она опускается или пронируется (симптом Будды, описанный Д. И Панченко), снижена сила приводящих мышц IV—V пальцев кисти (симптом Вендеровича), отводящих мышц V пальца и разгибателей I пальца (симптом Винницкого).
На стороне пареза в положении лежа на животе опускается голень ноги, удерживаемая больным под прямым или тупым углом; уменьшены объем ее активного сгибания и сила разгибателей; она сильнее разгибается при внезапном прекращении пассивного сгибания (нижний синдром Барре —Мингаццини); в положении лежа на спине нога спускается при попытке удержать под углом 45° выпрямленные ноги (псоас-симптом Барре) или согнутые под прямым углом голени (симптом Мангаццини).
Конечности, пораженные парезом, быстрее утомляются при повторных и в быстром темпе совершаемых движениях (сгибание — разгибание, супинация — пронация, подъемы на носки и пятки и т. д.), а также при динамических модификациях проб Барре и Мингаццини (в соответствующих им позах больной неоднократно медленно поднимает и опускает конечности). Степень пареза рационально выражать в баллах.
Имеет важное диагностическое значение выявление пареза (паралича) при нарушениях сознания или непонимании больным инструкций врача Конечности при парезе менее активны или неподвижны при психомоторном возбуждении или автоматической жестикуляции, слабее реагируют на гомо- и гетеролатериальные болевые стимулы. Поднятые над постелью, они падают резче, чем здоровые конечности.
Нога, поднятая за стопу, сильнее прогибается в суставе колена (симптом Оршанского). Симптом ротированной стопы: на стороне паралича или пареза стопа повернута кнаружи больше, чем на здоровой, при попытке врача ротировать ее кнаружи в отличие от здоровой она не возвращается в исходное положение (симптом Боголепова), а при ротации кнутри — возвращается (симптом Вартенберга). Бедро парализованной ноги кажется более толстым (симптом распластанного бедра).
Наличие пареза подтверждается также дальнейшим исследованием (тонус мышц, рефлексы и др). Если имеются симптомы Кернига и Брудзинского, в паретичной ноге они выражены слабее (Н К Боголепов, 1953; А Р Винницкий, 1972). Парез мускулатуры лица («парусящая» щека и др ) не может быть критерием определения стороны пареза конечностей, так как следует помнить об альтернирующих синдромах.
Объем пассивных движений исследуют для отграничения пареза (паралича) от поражения опорно-двигательного аппарата и защитно-анталгических феноменов, для определения тонуса мышц. Исследование проводят попеременно справа и слева, последовательно в одноименных сегментах конечностей, плавно, без рывков, при максимальном расслаблении мышц и с достижимой амплитудой.
Оценка сухожильных и периостальных рефлексов
Их изучение позволяет уточнить состояние компонентов рефлекторной дуги (сегменты, корешки, ганглии, сплетения, нервы) и корково-спинномозгового пути; характер паралича или пареза (периферический, центральный, смешанный, миогенный, истерический), а при отсутствии пареза — выявить минимальную (начальную или резидуальную) степень поражения упомянутых образований, уточнить локализацию и уровень их поражения.
Опуская описание общеизвестных приемов исследования, считаем полезным отметить следующее.
Приемы растормаживаиия коленных рефлексов: растяжение больным сцепленных «крючком» пальцев рук (прием Ендрашика); глубокое дыхание по команде, сжатие врачом надколенной чашечки, четырехглавой или икроножной мышцы больного; активное сгибание или разгибание стопы; сжатие пальцев в кулак; счет вслух; решение задач и др.
При недостаточности этих приемов мы используем их комбинации, например, следующую. Больной, лежа на спине, закрыв глаза, расслабив мышцы ноги, положенной на другую ногу, растягивает пальцы по Ендрашику и форсированно дышит. Ряд перечисленных приемов применимы и для растормаживаиия других рефлексов.
Наличие небольшой анизорефлексии рационально проверять, исследуя повторно соответствующий рефлекс разными приемами — в разных позах.
Клинический случай впервые выявленной миастении.
Много лет З. страдает гипертонической болезнью с умеренными цифрами АД, дисциркуляторной энцефалопатией с когнитивными нарушениями, вестибуло-атактическим синдромом, ИБС со стенокардией напряжения, хроническим пиелонефритом. Также в анамнезе – хронический болевой синдром в позвоночнике на фоне сенильного остеопороза.
При поступлении: состояние средней тяжести. Кожные покровы обычной окраски и влажности. Отеков нет. Температура тела 36, 6. ЧДД 16 в минуту. Дыхание везикулярное, хрипов нет. АД 120/70 мм рт. ст. ЧСС 73 в минуту. Тоны сердца приглушенные, ритмичные, шумов нет. Живот мягкий, безболезненный. Печень не увеличена. Селезенка не пальпируется. Симптом поколачивания отрицательный.
В неврологическом статусе: В сознании, контактна, ориентирована. Когнитивное снижение. Менингеальных знаков нет. ЧМН: Двусторонний полуптоз, нарастающий на фоне провокационных проб. Зрачки D=S. Фотореакции живые. Движения глазных яблок ограничены кнаружи. Нарушений чувствительности на лице нет. Точки выхода тройничного нерва безболезненны. Лицо симметрично, гипомимично. Нистагма нет. Глоточный рефлекс сохранён. Дисфагия. Умеренная дисфония. Язык по средней линии. Парезов нет, однако отмечается патологическая мышечная утомляемость, нарастающая на фоне физической нагрузки. Сухожильные рефлексы оживлены, D>S по гемитипу. Диффузная мышечная гипотония. Симптом Бабинского с 2-х сторон. Положительные рефлексы орального автоматизма. Нарушений чувствительности не выявляется. В позе Ромберга не исследовалась. Дисметрия при выполнении ПНП.
Во время госпитализации проведено обследование. В общем анализе крови значимых изменений не выявлено. В биохимическом анализе крови на себя обращают внимание гипокальциемия (0, 95 ммоль/л), гипомагниемия (0, 65 ммоль/л) ; остальные показатели в пределах референсных значений. В коагулограмме – значимых изменений нет.
В общем анализе мочи от 09. 09. 16 г. выявлена лейкоцитурия (80-100 лейкоцитов в поле зрения), бактериурия. В связи с этим пациентка консультирована урологом, назначены анализ мочи по Нечипоренко, УЗИ почек мочевого пузыря. Установлен диагноз: Хронический цистит, обострение. Проведен курс антибиотикотерапии цефтриаксоном, в повторном анализе мочи от 19. 09. 16 г. – без патологии.
Выполнено исследование уровней гормонов щитовидной железы: все показатели в пределах референсных значений.
Выполнена ЭЭГ: патологический изменений не выявлено.
Проведена МСКТ головного мозга: обнаружены выраженные проявления дисциркуляторной энцефалопатии. Смешанная атрофическая гидроцефалия. Атеросклероз сосудов головного мозга.
Выполнена КТ органов грудной клетки: КТ признаки могут соответствовать небольшим воспалительным изменениям в средней доле правого легкого на фоне формирования участков поствоспалительного пневмофиброза. ХОБЛ. Эмфизема. Пневмосклероз. Коронаросклероз. Атеросклероз аорты.
Выполнено дуплексное сканирование брахиоцефальных артерий: Получены данные, указывающие на атеросклероз внечерепных отделов брахиоцефальных артерий со стенозированием каротидных бифуркаций на 20-30% с 2-х сторон. Выявлены признаки гипертонической макроангиопатии; непрямолинейность хода позвоночных артерий между поперечными отростками шейных позвонков, что очевидно обусловлено наличием вертеброгенного воздействия на позвоночные артерии на фоне остеохондроза шейного отдела позвоночника. Обнаружено объемное солитарное образование в области каротидной бифуркации слева (хемодектома? каротидная?), округлой формы, с неоднородной, преимущественно гипоэхогенной, эхоструктурой, с четкими ровными контурами около 2, 1х1, 3х1, 3 см. В режиме ЦДК визуализируется обильная васкуляризация по периферии, с низкорезистентным артериальным кровотоком и высокоскроростным венозным. Данных за экстравазальную компрессию сосудов со стороны объемного образования не получено.
Выполнено УЗИ щитовидной железы: Узловые образования в структуре обеих долей щитовидной железы. УЗ-признаки умеренных диффузных изменений обеих долей щитовидной железы.
Проведена сцинтиграфия щитовидной железы: Диффузные изменения щитовидной железы. Убедительных данных за наличие очаговой патологии не получено.
Проведено УЗИ внутренних органов: УЗ-признаки диффузных изменений паренхимы поджелудочной железы, печени. ЖКБ. Киста правой почки.
Консультирована терапевтом: Внебольничная правосторонняя среднедолевая пневмония, легкое течение. Эмфизема легких. Пневмосклероз. ДН0-1.
Консультирована офтальмологом: OU Незрелая катаракта. Фоновая ретинопатия и ретинальные сосудистые изменения. Дегенерация макулы и заднего полюса.
Консультирована онкологом: Узловые образования щитовидной железы, неясного генеза, впервые выявленные. Пневмония в стадии разрешения. Хемодектома? брахиоцефальных артерий слева.
С учетом жалоб на общую слабость, быструю утомляемость, птоз верхних век, усиливающийся к вечеру, слабость мышц шеи, осиплость голоса; данных объективного осмотра (двусторонний полуптоз, нарастающий на фоне провокационных проб, патологическая мышечная утомляемость, диффузная мышечная гипотония), а также данных лабораторных и инструментальных исследований (электролитных нарушений, эпиактивности, гемодинамически значимых стенозов брахиоцефальных артерий, эндокринных нарушений, данных за очаговое повреждение головного мозга не выявлено) установлен диагноз миастения. Генерализованная форма, стационарное течение, средней тяжести.
После проведенного лечения, состояние больной улучшилось, регрессировали проявления патологической мышечной утомляемости (сохраняется в незначительной степени только в вечерние часы), вестибуло-атактического синдрома: прошло головокружение, шаткость при ходьбе. Пациентка была активизирована, самостоятельно передвигается в пределах палаты. Стабилизировались гемодинамические и лабораторные показатели – купированы проявления обострения уроинфекции, разрешилась правосторонняя пневмония.
22. 09. 16 г. пациентка выписана с диагнозом:
ОСНОВНОЕ ЗАБОЛЕВАНИЕ: Миастения. Генерализованная форма, стационарное течение, средней тяжести, достаточная компенсация на фоне АХЭП.
СОПУТСТВУЮЩИЕ ЗАБОЛЕВАНИЯ: ЦВБ. Дисциркуляторная энцефалопатия II ст. с синдромом вертебрально-базилярной недостаточности на фоне стенозирующего атеросклероза БЦА (стеноз устья правой ПА 70-75%). Артериальная гипертензия 2 ст, 3 ст, риск 4. ИБС. Стенокардия напряжения 2 ФК. Сенильный остеопороз. Кифосколиотическая деформация позвоночника. Хронический гастродуоденит, Внебольничная правосторонняя среднедолевая пневмония, легкое течение. Эмфизема легких. Пневмосклероз. ДН0-1. Хронический цистит в ст. обострения. Узловые образования щитовидной железы, неясного генеза, впервые выявленные. Хемодектома? брахиоцефальных артерий слева.
Рекомендовано: продолжить курсовой приём Мексидол 125мг х 3р. х 2 мес, Актовегин 200мг х 3р. х 2 мес. Продолжить постоянный приём Калимин 1т. х 4р. длительно; Акатинол Мемантин 5мг х 2р (у, д) длительно. Соблюдение диеты: ограничить употребление продуктов, богатых магнием, углеводами и поваренной солью (не более 2 г/сут), выбирать продукты, богатые белками, калием, кальцием и фосфором. Для профилактики обострений миастении важно избегать чрезмерных физических нагрузок.
Медицинские интернет-конференции
Языки
Клинический случай атипичного варианта бокового амиотрофического склероза
Тарасова К.А., Салина Е.А., Кузнецова Е.Б., Лихачева Е.Б.
Резюме
Клиническая картина бокового амиотрофического склероза (БАС) обусловлена поражением верхнего мотонейрона, нисходящих двигательных путей, нижних мотонейронов спинного мозга и мозгового ствола. Спастичность, высокие сухожильные и периостальные рефлексы, патологические стопные знаки, мышечная слабость, псевдобульбарный синдром являются признаками вовлечения в патологический процесс верхнего мотонейрона.
Ключевые слова
Статья
Клиническая картина бокового амиотрофического склероза (БАС) обусловлена поражением верхнего мотонейрона, нисходящих двигательных путей, нижних мотонейронов спинного мозга и мозгового ствола. Спастичность, высокие сухожильные и периостальные рефлексы, патологические стопные знаки, мышечная слабость, псевдобульбарный синдром являются признаками вовлечения в патологический процесс верхнего мотонейрона. К симптомам поражения нижнего мотонейрона относят общую и локальную мышечную слабость, селективные амиотрофии, фасцикуляции, снижение мышечного тонуса и сухожильных рефлексов.
Больной М., 73 лет, пенсионер, поступил в неврологическое отделение МУЗ ГКБ №9 г.Саратова с жалобами на нарушение речи (нечеткость, смазанность), неустойчивость при ходьбе, головокружение. Считает себя больным в течение 6 месяцев, когда впервые появились жалобы на нечеткость речи, неустойчивость при ходьбе, головокружение. Симптомы постепенно усиливались. Ранее находился на стационарном лечении в неврологическом отделении, где на фоне приема сосудистых препаратов и альфа-липоевой кислоты улучшения не отмечал.
На этапе приемного отделения пациенту была проведена компьютерная томография головного мозга, где обнаружены признаки хронической ишемии головного мозга, элементы выраженной субатрофии вещества головного мозга. При электронейромиографии конечностей (стимуляционная, игольчатая и накожная электромиография (за 1 мышцу или 1 нерв по 1 методике)) получены ЭНМГ-данные, свидетельствующие в пользу БАС. При этом длинные нервы верхних и нижних конечностей интактны.
На основании клинических данных и результатах дополнительных методов обследования был установлен диагноз: возможный, лабораторно подтвержденный БАС, шейно-грудная форма, пирамидная симптоматика, мозжечковый синдром.
Проведено лечение витаминами группами В, ноотропами, альфа-липоевой кислотой без значительного положительного эффекта.
Выводы: Данный клинический случай доказывает полиморформизм клинических проявлений БАС, при котором, наряду с типичной симптоматикой, возможно развитие мозжечкового синдрома в виде атактической походки, диадохокинеза, асинергии Бабинского и мегалографии. Высокоинтенсивный «рубральный» тремор указывает на поражение красного ядра или верхних ножек мозжечка, где проходят двигательные мозжечковые пути.
Таким образом, симптомы поражения верхнего и нижнего мотонейронов при БАС всегда проявляются в различных комбинациях и степенях выраженности в зависимости от стадии патологического процесса, формируя своеобразие клинической картины этого заболевания.
Оживленные рефлексы что это значит
Прежде чем начать ходить, малышу необходимо пройти ряд этапов, «уровней» развития. При нормальном развитии ребенка стимулирование, необходимое ему для освоения этих этапов, осуществляется в процессе обычного повседневного взаимодействия с людьми и предметами.
Итак, имея ясное представление о нервно-психическом развитии малыша, можно разработать программу занятий. И мы видим главную задачу в том, чтобы облегчить Вам и специалисту выбор того направления воспитательной деятельности, на которое нужно обратить внимание в первую очередь.
Период новорожденности
Безусловные рефлексы новорожденных детей
Уже в периоде новорожденности Вы можете оценить состояние нервной системы малыша.
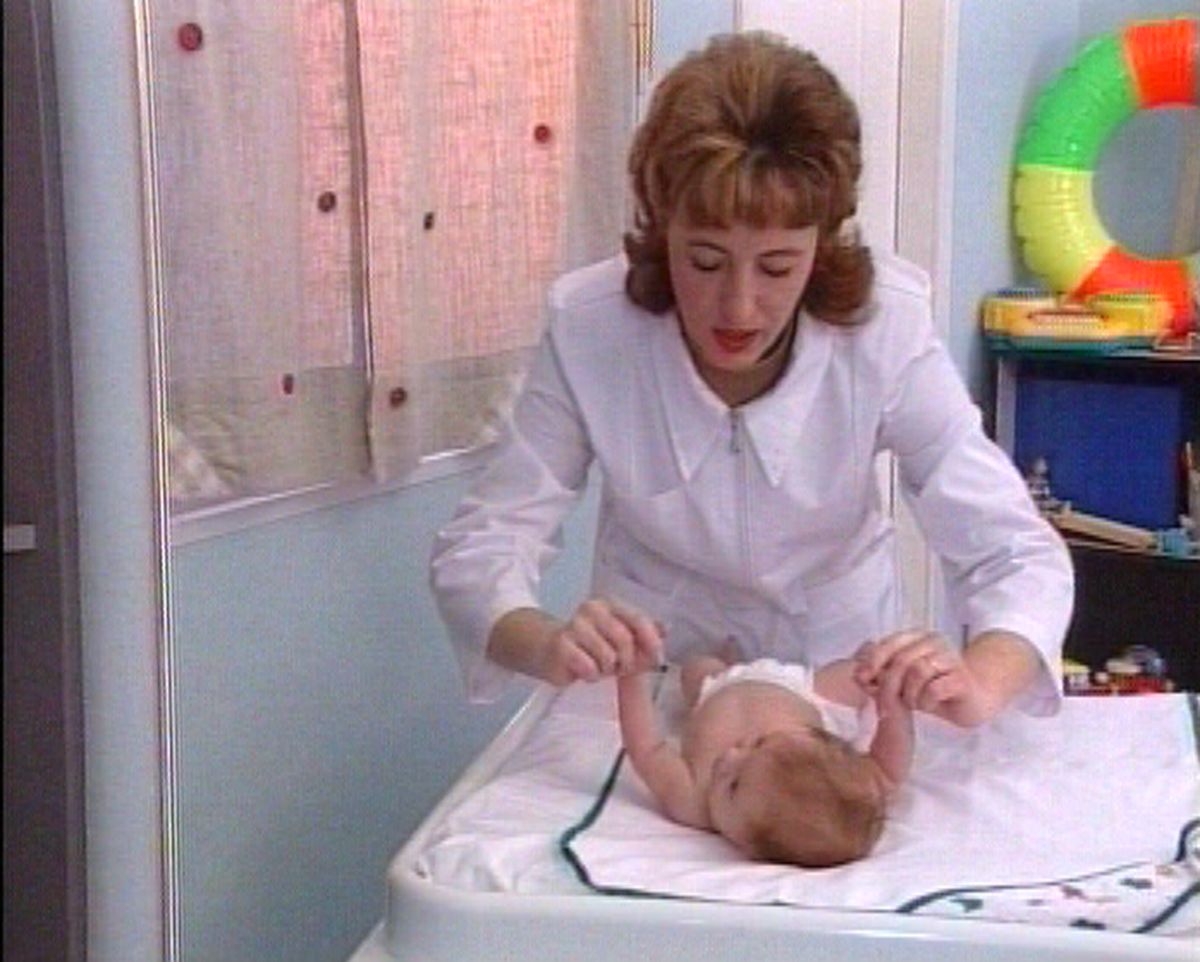
Важным показателем созревания нервной системы ребенка является группа безусловных рефлексов. Из достаточно большого количества рефлексов мы выделили основную группу, которая может дать наиболее полную характеристику состояния нервной системы с первых часов жизни ребенка. С точки зрения удобства осмотра мы приводим рефлексы по тем позициям (рефлексы в положении на животе, спине, в вертикальном положении), в которых данные рефлексы исследуют. Безусловные рефлексы лабильны, легко истощаемы, поэтому осмотр лучше проводите через 2 часа после кормления, когда ребенок находится в спокойном состоянии.
Рефлексы в положении на спине
В норме рефлекс угасает к 3-м месяцам. Рефлекс отсутствует или снижен у новорожденных с повреждением лицевого нерва.
В норме угасает к 3-4-м месяцам. Рефлекс отражает сохранность функции тройничного и лицевого пар черепных нервов.
После кормления рефлекс ослабевает или угасает и через 30 минут-1 час вновь оживляется. В норме он сохраняется до года жизни. При повреждении нервов, обеспечивающих акт сосания, рефлекс снижается или исчезает. При поражениях нервной системы рефлекс может быть и повышен, приобретая черты автоматизма.
В норме рефлекс угасает к 3-м месяцам. Рефлекс Бабкина исчезает при нарушениях мозгового кровообращения, при периферическом парезе руки на стороне поражения.
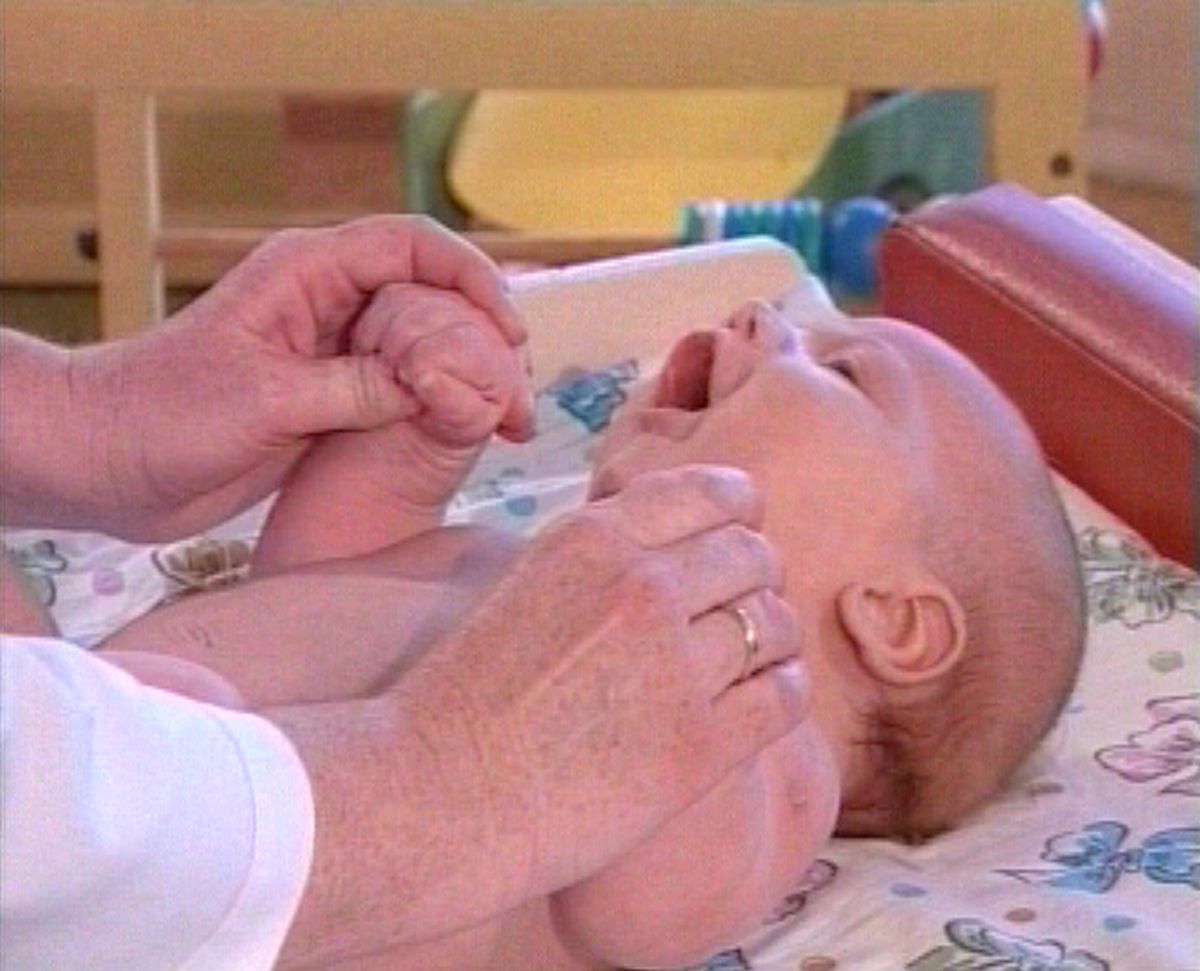
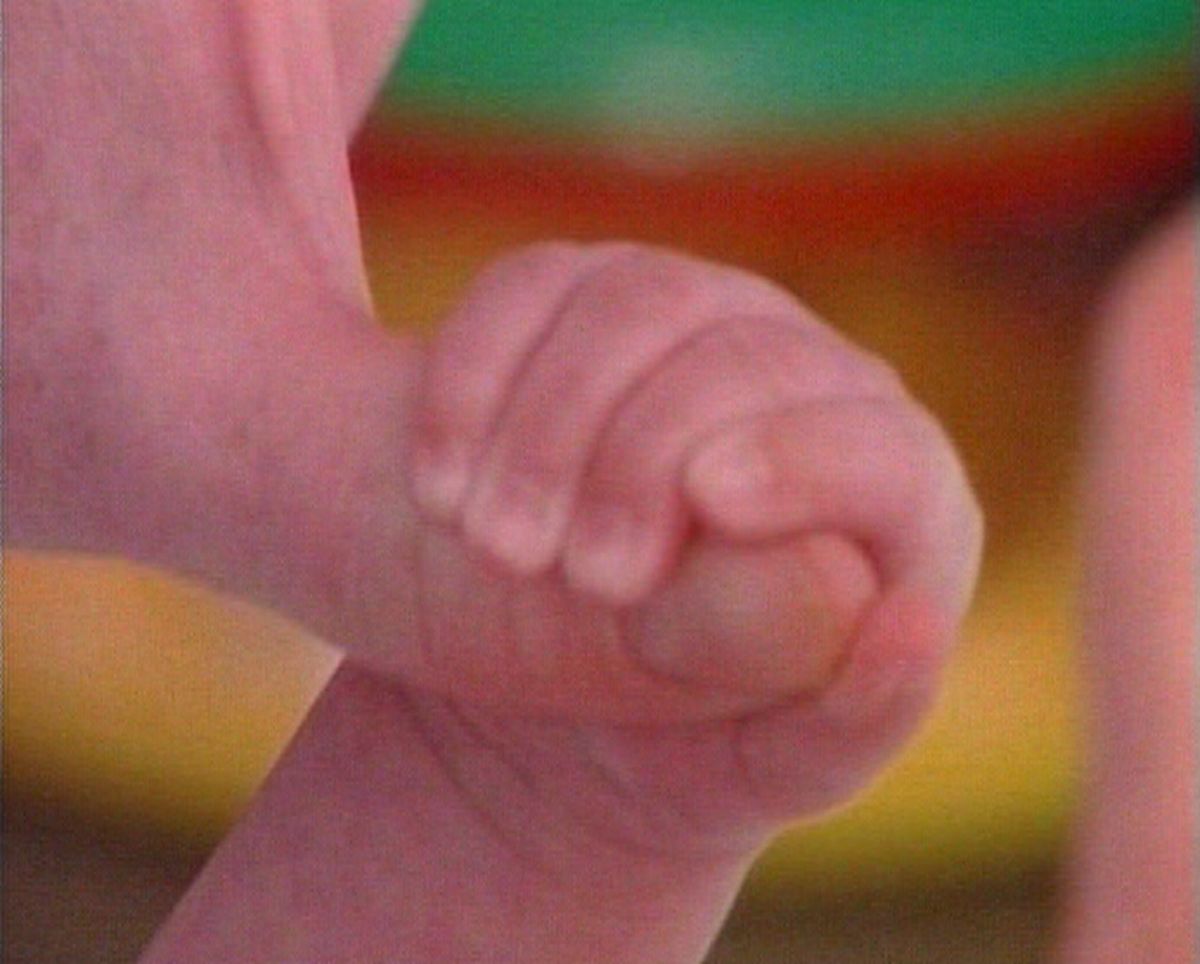
Важна оценка симметричности хватательного рефлекса и его выраженности.
В норме рефлекс вызывается до 3-4-х месяцев. Ослабление хватательного рефлекса может быть при нарушениях мозгового кровообращения. При вялых параличах на стороне поражения хватательный рефлекс снижается или отсутствует.
В норме рефлекс исчезает к 12-13-ти месяцам. Он является спинальным и выпадает прежде всего при поражении поясничного утолщения спинного мозга.

Обычно рефлекс сохраняется у детей до 1 года. Важна оценка выраженности и симметричности рефлекса. При нарушениях двигательной сферы рефлекс может возникать спонтанно.
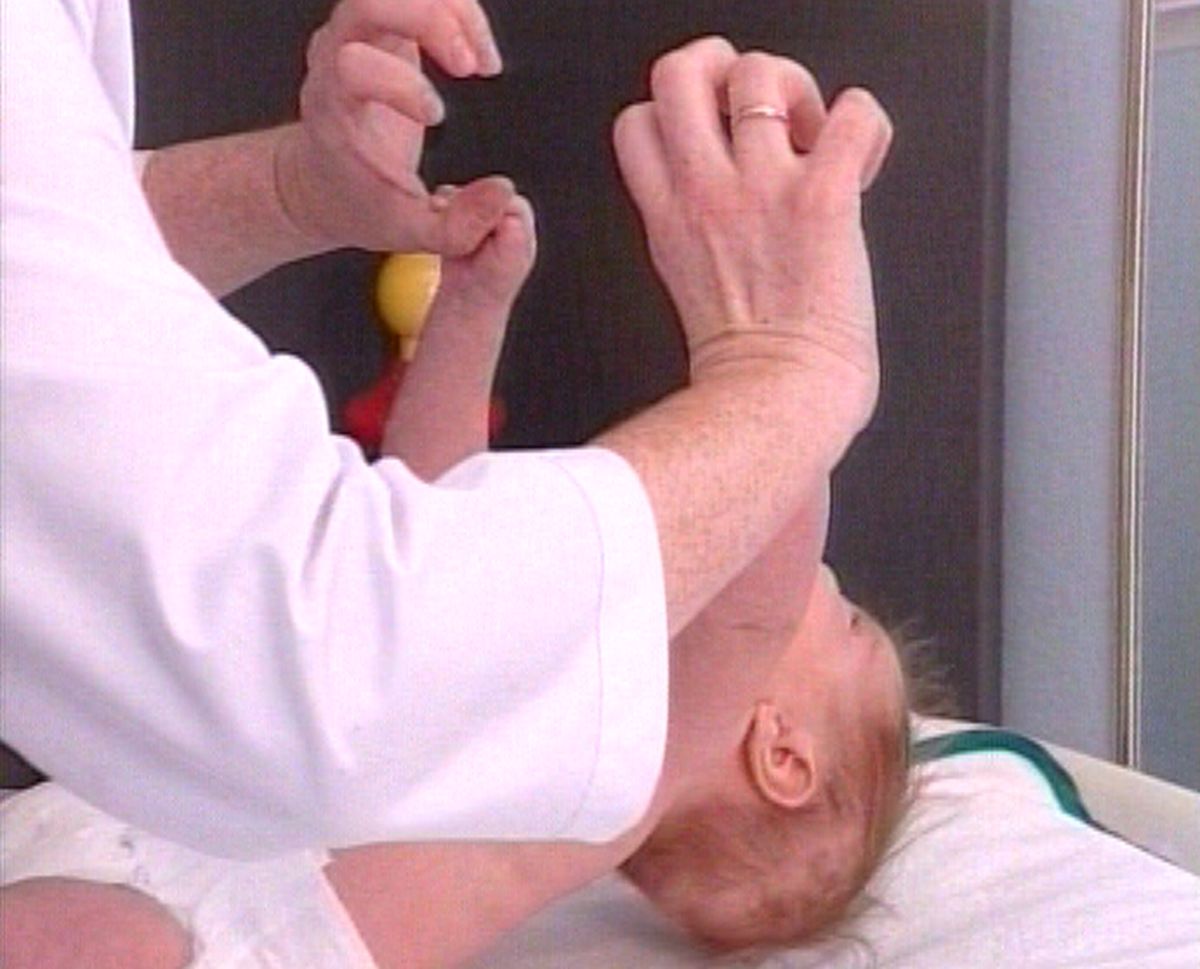
Рефлексы в вертикальном положении
В норме рефлекс сохраняется до 1,5–2-х месяцев. Он отсутствует при парезах и параличах ног. Опора на носки, особенно с перекрестом, дает основание заподозрить спастическую диплегию, для которой характерно резкое повышение тонуса мышц ног (особенно приводящих мышц бедер, сгибателей голени); сила мышц и объем движений при этом уменьшены.
Рефлексы в положении ребенка на животе
В норме после 1-1,5 месяцев ребенок сам пытается удерживать голову. У детей с поражением нервной системы защитный рефлекс запаздывает, а иногда не появляется, например, у ребенка с натальной травмой шейного отдела спинного мозга. У детей группы риска по развитию детского церебрального паралича может быть продолжительный подъем головы и даже ее запрокидывание (за счет усиления тонуса разгибателей шеи).
В норме рефлекс сохраняется до 3-4-х месяцев. Его снижение отмечают у детей, родившихся в асфиксии, при травмах спинного мозга. При периферических и центральных парезах рефлекс может полностью отсутствовать.
В норме рефлекс сохраняется до 2-3-х месяцев. Он может быть снижен или отсутствовать при вялых и спастических параличах.
В норме рефлекс вызывается до 3-4-х месяцев. Его лучше проверять последним. Угнетение его в период новорожденности или задержка обратного развития наблюдается у детей с поражением ЦНС.
Оценка нервно-психического развития ребенка в каждый месяц его жизни
Важно помнить, что «скорость» развития ребенка не является строго постоянной, она то замедляется, то, наоборот, возрастает. При этом разница в появлении того или иного действия у разных детей может достигать нескольких месяцев. Это касается всех действий, в том числе и относящихся к области двигательного развития, которое, казалось бы, должно быть более стандартным. Например, 25% детей самостоятельно садятся уже в 6 месяцев, но 25% еще не умеют этого делать и в 9 месяцев.
Но мы считаем, что в отношении ребенка лучше сделать больше того, что необходимо, чем меньше. Поэтому, если у Вас появятся сомнения, лучше обратитесь к врачу
10 дней жизни малыша
18-20 дней жизни
1 месяц жизни
2 месяца
3 месяца
4 месяца
5 месяцев
6 месяцев
7 месяцев
8 месяцев
9 месяцев
10 месяцев
11 месяцев
12 месяцев
для получения «Электронного сертификата будущих (или настоящих) родителей»
Как оценить рефлексы
, MD, PhD, Albert Einstein Medical Center
Сухожильные рефлексы
Проверяя глубокие сухожильные рефлексы (рефлексы на растяжение мышц), можно получить информацию о состоянии афферентного нерва, синаптических связей в спинном мозге, двигательных нервов и нисходящих двигательных проводников. Поражение нижнего мотонейрона (например, повреждение клеток передних рогов, корешка спинномозгового нерва или периферического нерва) вызывает снижение рефлексов; поражение верхнего мотонейрона Боковой амиотрофический склероз (БАС) и другие болезни мотонейрона (БМН) Боковой амиотрофический склероз и другие болезни мотонейрона характеризуются стойкой, непрерывной, прогрессирующей дегенерацией кортикоспинальных путей, клеток переднего рога, бульбарных двигательных. Прочитайте дополнительные сведения (т.е., поражение, локализующееся выше уровня клеток переднего рога, за исключением базальных ганглиев), вызывает повышение рефлексов.
Исследование рефлексов включает следующее:
Бицепс (иннервируется C5 и C6)
Радиальный плечевой (C6)
Дистальные сгибатели пальцев (C8)
Коленный рефлекс четырехглавой мышцы (L4)
Ахиллов рефлекс (S1)
Челюстной рефлекс (5-й черепно-мозговой нерв)
Отмечают любое асимметричное повышение или снижение рефлексов. Приём Ендрашека можно использовать для усиления сниженных рефлексов: пациент складывает руки в замок и энергично пытается их развести во время проверки сухожильных рефлексов нижних конечностей. В виде альтернативы, при проверке функции сухожилий верхних конечностей пациента можно попросить сжать колени вместе.
Патологические рефлексы
Патологические рефлексы (Бабинского, Чеддока, Оппенгейма, хоботковый, поисковый и хватательный) представляют собой возврат к примитивным реакциям, они являются признаком утраты коркового торможения.
Рефлексы Бабинского, Чеддока и Оппенгейма, все они используются для оценки подошвенной реакции. Нормальной рефлекторной реакцией считается сгибание большого пальца. Патологическая реакция замедленная и представляет собой разгибание большого пальца с разведением других пальцев ног, часто со сгибанием в коленных и тазобедренных суставах. Подобная реакция свидетельствует об утрате контроля спинального уровня со стороны центрального мотонейрона.
Для вызывания рефлекса Бабинского раздражение при помощи шпателя или кончика неврологического молотка наносят по наружному краю стопы от пятки до подушечки стопы. Раздражение должно быть болезненным, но не травмирующим; смещение в медиальном направлении может вызвать простой защитный рефлекс. У пациентов с повышенной чувствительностью возможно быстрое произвольное отдергивание ноги, что не мешает в оценке рефлексов Чеддока или Оппенгейма.
Рефлекс Чеддока заключается в разгибании большого пальца стопы в ответ на раздражение кожи от наружной лодыжки до мизинца.
Рефлекс Оппенгейма – разгибание большого пальца стопы с веерообразным расхождением остальных пальцев в ответ на проведение костяшками пальцев руки по большеберцовой кости сверху вниз от надколенника до стопы. Пробу Оппенгейма можно использовать с тестом Бабинского или Чаддока, чтобы сделать отдергивание ноги менее вероятным.
Сосательный рефлекс считается положительным, когда в ответ на штриховое раздражение слизистой оболочки губ возникают сосательные движения.
Хватательный рефлекс выявляется, когда легкое поглаживание ладони пациента вызывает сгибание пальцев и хватание пальца исследователя.
Ладонно-подбородочный рефлекс заключается в непроизвольном сокращении мышц подбородка в ответ на штриховое раздражение кожи на той же стороне тела.
Рефлекс Хоффмана считается положительным, если при проведении легких ударов вниз по ногтям 3-го или 4-го пальцев наблюдается непроизвольное сгибание дистальной фаланги большого и указательного пальцев.
Рефлекс Тромнера похож на признак Хоффмана, но пальцы слегка ударяют по направлению вверх.
Для выявления межбровного рефлекса, постукивают по лбу для того, чтобы вызвать моргание; как правило, каждое из первых 5 постукиваний вызывает одно мигание, потом рефлекс угасает. Его персистирование характерно для диффузного поражения мозга.
Другие рефлексы
Клонус представляет собой ритмичные, быстро чередующиеся сокращения и расслабления мышцы, вызванные внезапным пассивным растяжением сухожилия (сгибанием стопы). Стойко сохраняющийся клонус указывает на повреждение центрального мотонейрона.
Поверхностный абдоминальный рефлекс вызывается легким штрихом в 4-х квадрантах живота возле пупка с помощью деревянной ватной палочки или аналогичного инструмента. Нормальной реакцией является сокращение мышц живота, вызывающее смещение пупка в сторону области раздражения. Поглаживание кожи в направлении к пупку рекомендуется для исключения того, что движение могло быть вызвано смещением кожи при проведении штрихов. Угасание рефлекса наблюдают при поражении ЦНС, ожирении или дряблости мышц брюшной стенки (например, после беременности); его отсутствие может указывать на поражение на уровне спинного мозга.
Сфинктерные рефлексы исследуются в процессе ректального осмотра. Для оценки тонуса сфинктера (уровень иннервации – S2-S4) исследователь вводит палец в перчатке в прямую кишку и просит пациента сжать сфинктер. Также легкое раздражение перианальной области вызывает в норме сокращение наружного сфинктера («анальное мигание»). Тонус сфинктера прямой кишки обычно снижается у пациентов с острым поражением спинного мозга или синдромом поражения конского хвоста.
Бульбоспонгиозный рефлекс (уровень иннервации S2–S4) в норме заключается в сокращении бульбоспонгиозной мышцы в ответ на раздражение дорзальной поверхности полового члена.
Кремастерный рефлекс (уровень иннервации L2) в норме представляет собой сокращение мышцы, поднимающей яичко на той же стороне в ответ на штриховое раздражение кожи внутренней поверхности бедра на 7–8 см ниже паховой области по направлению вверх.