Обезболить при онкологии чем
Обезболить при онкологии чем
Снятие боли — чрезвычайно важный аспект лечения рака. Раковая боль может возникать внутри, тогда она нередко плохо локализована и изменчива; в костях и конечностях (например, при костных метастазах),тогда она постоянна и локализована; и нередко обостряться ночью, или «стрелять», при нервных расстройствах. Чаще всего пациенты имеют более чем одну причину боли.
Первый шаг в лечении — сделать аккуратную клиническую оценку боли, которую пациент испытывает, и определить ее очаг, степень и продолжительность. При определении главных проблем и наблюдении прогрессирования боли во времени полезно использовать график оценки боли.
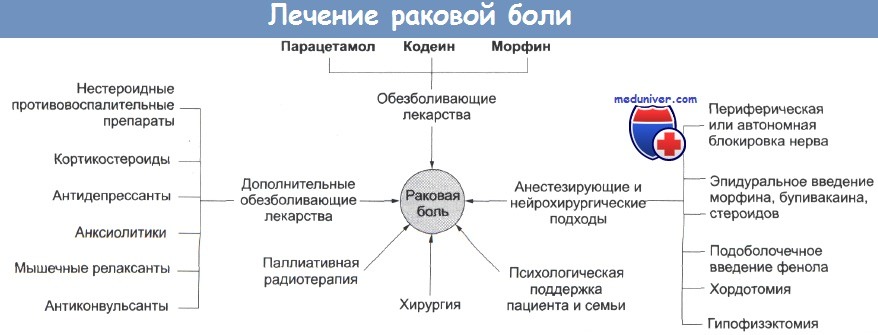
Не существует идеального анальгетика, и большинству пациентов в течение болезни требуются лекарства разной силы и дозы. Довольно удобно разделять анальгетики на три класса, в соответствии с силой их действия.
1. Легкие анальгетики. В эту группу входят аспирин, парацетамол и нестероидные противовоспалительные препараты. Они полезны для лечения в длительные периоды времени. Аспирин и нестероидные противовоспалительные препараты (такие как индометацин, ибупрофен) особенно полезны при боли в костях.
В очень редких случаях, если и пероральный, и ректальный прием лекарств недоступны, свечи могут даваться вагинально.
Хотя безразличие обычно исчезает со временем, тошнота может сохраняться и требует лечения. Галоперидол также эффективен, как циклизин, хотя фенотиазины обладают большим успокаивающим эффектом.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Обезболить при онкологии чем
Интенсивность боли определяет больной, а не его родственники.
Для оценки эффективности лечения рекомендуется ведение дневника боли с фиксированием даты, времени приема, дозы, пути введения, продолжительности действия и побочных эффектов.
Ступень 1. Лечение слабой боли начинают с нестероидных противовоспалительных средств, которые продаются в любой аптеке без рецепта врача. Препараты подбираются с учетом противопоказаний и индивидуальной переносимости больного. Чем эффективнее лекарство снимает боль, тем вреднее оно для желудка, поэтому при высоком риске гастропатии одновременно рекомендуется омепразол или нольпаза.
Ступень 2. Лечение боли умеренной интенсивности.
На этом этапе к максимальной дозе нестероидного противовоспалительного препарата добавляется минимально эффективная доза трамадола в таблетках. Постепенно доза трамадола увеличивается до 400 мг в сутки (по 50 мг до 8 раз в день или по 100 мг 3-4 раза в день), а таблетки меняются на внутримышечные инъекции по 100 мг 4 раза в сутки каждые 6 часов. Обезболивающее действие наступает через 30-40 минут после приема таблетки или через 5-10 минут после внутримышечной инъекции. Длительность действия от 4 до 6 часов.
Побочные действия. Трамадол часто вызывает тошноту с рвотой, запоры и сонливость. При тошноте и рвоте таблетки можно заменить на инъекции.
Медикаментозная коррекция побочных эффектов такая же, как и при обезболивании на 3 ступени (см. ниже).
Взаимодействие с другими препаратами:
Транквилизаторы, седативные средства взаимно потенцируют эффекты.
Осторожность необходима при одновременном назначении с нейролептиком, антидепрессантом, карбамазепином. Нельзя вводить в одном шприце с диклофенаком, реланиумом.
Комбинации снижают болевой синдром меньшей дозой трамадола и позволяют как можно дольше задержаться на 2 ступени обезболивающей лестницы. При грамотном обезболивании потребность в наркотических анальгетиках можно значительно отсрочить.
При умеренной боли вместо трамадола врач может назначить пластырь дюрагезик 12,5 мкг/час или таргин в таблетках в дозе 2,5 мг/5 мг
Обезболивающие при онкологии
Вследствие целого ряда факторов заболеваемость онкологией не только растет из года в год, но и имеет тенденцию к омоложению. Это значит, что если еще 20-30 лет назад рак впервые диагностировали в основном у пожилых людей, сейчас с этой проблемой обращаются и молодые пациенты.
Таким образом, наряду с патогенетической терапией, онкологическим пациентам крайне важно назначить комплексное и продуманное симптоматическое лечение, в частности хорошие обезболивающие препараты. Почему они так важны? Дело в том, что при многих видах рака (например при опухолях костей) боль имеет такую интенсивность, что ее невозможно терпеть и очень сложно купировать. Стоит отметить, что лечение рака костей в Израиле является одним из основных медицинских направлений, где наши врачи достигли высоких положительных результатов.
Классификация боли при онкологии
Поэтому боль при онкологии в первую очередь делится на первичную и вторичную. А уже затем первичная боль бывает:
Вторичная боль возникает практически всегда на фоне очень длительного периода болевого синдрома. Исключение составляет поражение периферических нервных волокон и психические расстройства. Итак, вторичная боль бывает:
Кроме этого, боль делится на острую и хроническую, в зависимости от интенсивности, характера и продолжительности действия болевого синдрома.
Общие принципы обезболивания
Ключевым моментом для врача-онколога при выборе тактики симптоматического купирования боли, является влияние на качество жизни больного. Другими словами, эффективность лекарства или метода лечения должна измеряться тем, насколько пациенту стало комфортнее жить.
Ведь после купирования болевого синдрома гораздо эффективнее становятся и основные методы лечения. Плюс психологически человек настраивается на позитивный лад, оптимистически смотрит в будущее и борется с опасной болезнью.
Кроме этого, следует помнить об эффекте привыкания. Организм адаптируется к действию лекарственного средства и со временем его эффективность уменьшается. Если же идти по пути постепенной смены обезболивающих для онкобольных, которые указывались выше, этого можно избежать.
Именно по этим принципам и устроена трехступенчатая схема Всемирной Организации Здравоохранения применения обезболивающих препаратов. Она является золотым стандартом во всем мире, в том числе показала свою эффективность у онкологических пациентов. В чем же она заключается?
На первом этапе больному назначают самые безопасные и широкопрофильные нестероидные противовоспалительные препараты для перорального приема (таблетки). В основном используются такие препараты, как диклофенак, парацетамол, нимесулид, анальгин и другие лекарства этого ряда. Опиоидные анальгетики не назначаются.
Также все чаще применяются методы местной анестезии. Например, используется обезболивающий пластырь при онкологии, который наклеивается над пораженным опухолью участком. В таких пластырях содержится противовоспалительное вещество, которое постепенно проникает под кожу и облегчает боль.
Обезболивающие препараты при онкологии
Эти обезболивающие при раке уже немного тяжелее переносятся больными, нежели антипиретики, кроме того они метаболизируются в печени. Поэтому назначать их следует с осторожностью, учитывая параллельное лечение основного заболевания.
В случае психогенной или невропатической боли сильной интенсивности или в случае неэффективности большинства препаратов, назначают прегабалин, который блокирует болевую рецепцию на уровне спинного мозга. Препарат, несмотря на свою эффективность, довольно хорошо переносится и имеет немного побочных эффектов, однако он довольно дорогостоящ.
Обезболивание в онкологии (вопросы и ответы)
© ГБУЗ «ООКОД», П.Н. Филатов, 2016
Информация, приведенная в брошюре, носит исключительно просветительский и ознакомительный характер и не может рассматриваться как консультация специалиста по данному вопросу. Выбор тактики лечения необходимо обсудить с лечащим врачом. Самостоятельно применяя те или иные виды лекарственного лечения, Вы принимаете на себя всю полноту ответственности за наступившие последствия
В.: Всегда ли опухолевый процесс сопровождается болью?
О.: Опухолевый процесс может длительно протекать бессимптомно даже при наличии опухоли больших размеров. Для возникновения боли болезнь должна прямо или косвенно вызвать раздражение болевых рецепторов и/или повреждение структур нервной системы.
В.: Что становится причиной развития боли при онкологических заболеваниях?
О.: Наряду с самой опухолью и ее осложнениями причинами боли могут стать выполняемые лечебные процедуры. Необходимые обширные операции, лучевая терапия, химиотерапия с применением некоторых препаратов также способны формировать довольно стойкий болевой синдром. Поэтому соответствующее обезболивание может понадобиться пациентам и после радикального лечения.
В.: Какие особенности имеет болевой синдром при онкологических заболеваниях?
О.:В обычной жизни люди привыкли иметь дело с острой болью, которая возникает на фоне воспаления или травмы. Такая боль постепенно стихает и исчезает вместе с вызвавшей ее причиной.
В.: В каких случаях следует проводить лечение боли?
О.: Наличие боли любой интенсивности является прямым показанием к началу проведения противоболевой терапии. Попытка пациента «перетерпеть» или «оттянуть до последнего» применение обезболивающих средств приводит к бессмысленным страданиям и формированию устойчивой формы болевого синдрома (рефрактерного), который впоследствии купируется лишь при применении сильнодействующих препаратов.
В.: Какие существуют методы обезболивания?
О.: Применение лекарственных препаратов – анальгетиков – основной метод обезболивания. Его достоинствами являются высокие эффективность и безопасность, простота применения и широкая доступность. В редких случаях может потребоваться выполнение специальной хирургической операции или лучевой терапии.
В.: Насколько эффективно лекарственное лечение боли?
О.: Правильно подобранная комбинация препаратов позволяет достичь хорошего и удовлетворительного обезболивания у подавляющего большинства пациентов (90% и более).
В.: К кому обратиться для назначения противоболевой терапии?
О.: В первую очередь необходимо обратиться за помощью к своему участковому терапевту или врачу общей практики. Эти специалисты наделены всеми необходимыми полномочиями проведения противоболевой терапии. При необходимости могут потребоваться консультации других специалистов (невролога, хирурга) для назначения оптимальной схемы лечения.
Узким специалистом по вопросам противоболевой терапии является врач паллиатолог.
В.: Может ли пациент сам (или по советам окружающих) подобрать себе схему лечения боли?
О.: Вопреки кажущейся простоте, эффективное лечение боли имеет множество аспектов. Необходимо учитывать соотношение эффективности и безопасности. Для этого требуются глубокие знания в области медицины. Также следует помнить, что лечение каждого пациента индивидуально, и комбинация препаратов, показавшая эффективность у одного человека, может быть совершенно бесполезной у другого. А прием препаратов без учета противопоказаний может нанести дополнительный вред здоровью.
В.: Как пациент может помочь врачу сделать обезболивающую терапию более эффективной?
О.: Пациент должен быть не только полноправным, но и активным участником процесса лечения. Выбор схемы лечения определяется характеристиками боли (интенсивность, локализация, время возникновения и т.д.). Поэтому при общении с врачом дайте подробное описание собственных ощущений, укажите факторы, провоцирующие усиление боли (прием пищи, движения и пр.). Расскажите, какими обезболивающими средствами вы пользовались, какова была их эффективность и побочные эффекты. Обязательно сообщите об известной Вам лекарственной аллергии и других формах непереносимости препаратов. Проконсультируйтесь о развитии возможных побочных эффектов, а также способах их профилактики и коррекции.
Во многом помогает ведение дневника, в котором отражается прием препаратов, эпизоды возникновения боли и проявленные побочные эффекты.
В.: Что делать, если назначенная схема противоболевой терапии не приносит достаточного облегчения?
О.: В первую очередь, проверьте правильность выполнения врачебных рекомендаций, т.е. соблюдение дозировки и режима введения. Если Вы все делаете верно, но нет достаточного облегчения боли, обратитесь к врачу за повторной консультацией. Необходимо знать, что для окончательного подбора оптимальной схемы лечения может потребоваться некоторое время.
В.: Как поступить, если назначенная схема лечения снимает боль, но побочные эффекты вызывают выраженный дискомфорт?
О.: Наличие тех или иных побочных эффектов сопровождает применение большинства лекарственных препаратов. Анальгетики не являются исключением. При развитии значимых побочных эффектов, появлении новых или усилении известных, следует как можно скорее получить консультацию врача. В зависимости от ситуации может потребоваться изменение схемы лечения.
В.: Наступило время приема очередной дозы обезболивающих, но нет ощущения боли. Могу ли я пропустить прием препаратов?
В.: Какая форма введения препаратов является оптимальной?
О.: При лечении хронической боли следует отдавать предпочтение неинъекционным (неивазивным) формам введения: таблетки, капсулы, пластыри, свечи. По степени обезболивания они равны инъекциям, но имеют ряд преимуществ. Пациент избавлен от необходимости многочисленных болезненных процедур. Принятие обезболивающего происходит самостоятельно без помощи окружающих.
Применение инъекционных форм оправдано в трех ситуациях: противопоказания к другим способам введения, купирование прорывной боли и первоначальный подбор дозы препарата. В остальных случаях инъекции следует избегать.
В.: Насколько безопасно лечение опиоидными анальгетиками?
О.: Нередко выраженная боль требует назначение опиоидных анальгетиков. Это встречает сопротивление со стороны пациента (и его близких) в связи с опасением развития наркотической зависимости.
Во-вторых, адекватное применение современных наркотических опиоидов в медицинских целях сводит риск развития зависимости к минимуму.
Реальное облегчение тягостных страданий во много раз превышает риски применения данных препаратов.
В.: Что такое привыкание к препарату?
О.: Привыкание (или толерантность) к препарату – постепенное снижение обезболивающего эффекта принятой дозы. Это явление совершенно естественное, хотя нередко его ошибочно считают признаком прогрессирования заболевания или развитием зависимости. Однако это принципиально разные явления.
Толерантность относится к ожидаемым явлениям противоболевой терапии. Заранее обсудите со своим лечащим врачом план действий в подобной ситуации.
В.: Что такое «прорывная боль»?
О.: Прорывной болью считается внезапное усиление болевых ощущений на фоне адекватно подобранной противоболевой терапии. При этом редко удается проследить связь с каким-либо провоцирующим фактором.
Прорывная боль представляет собой еще одно явление, которое целесообразно обсудить с врачом заранее, а именно, Ваши действия при ее возникновении.
В большинстве случаев возможно принятие разовой дозы анальгетика вне графика. При этом следует остерегаться превышения максимальной суточной дозы препарата.
Свяжитесь с Вашим лечащим врачом для получения подробных рекомендаций о купировании прорывной боли.
В.: Куда можно обратиться, если возникли затруднения с назначением и проведением противоболевой терапии?
О.: В зависимости от характера проблемы можно использовать следующие возможности:
Телефон регистратуры (3532) 33-23-93
Отделение паллиативной медицинской помощи
подбор обезболивающей терапии в условиях стационара (по направлению врача поликлиники по месту жительства)
Телефон отделения (3532) 75-77-17
ГБУЗ ЛО «Тосненская клиническая межрайонная больница»
Лен. область г. Тосно ш. Барыбина д.29, телефон: (81361) 29943, факс (81361) 28139
Круглосуточная горячая линия ГБУЗ ЛО «Тосненская КМБ» +7-981-704-83-00
Горячая линия инфекционного отделения для пациентов с «COVID-19» +7-911-960-32-28
Телефон колл-центра 8(81361) 33-898; WhatsApp-приемная обращений 8 (981) 841-10-63
Наша группа вконтакте
Современные методы обезболивания при онкологии
Боль, к сожалению, является неотъемлемым симптомом онкологических заболеваний. На заключительных стадиях болезни из терпимой она постепенно превращается в сильную, мучительную и постоянную. Хронический болевой синдром отягощает жизнь онкологического больного, угнетает не только физическое, но и психическое состояние.
Тема обезболивания при онкологии крайне актуальна для больных и их родственников. Современная медицина владеет широким арсеналом препаратов и методов для борьбы с болью при раковых опухолях. Более чем в 90% случаев болевой синдром удается купировать или уменьшить его интенсивность. Рассмотрим подробнее, как выстроена правильная схема обезболивания и на чем основаны передовые методы облегчения состояния онкологических больных.
Боль — это один из первых симптомов, который указывает на прогрессирование злокачественного процесса в организме. Если на ранней стадии рака на болевые ощущения жалуются не более трети пациентов, то по мере развития заболевания о них говорят практически всегда. Боль может вызывать не только сама опухоль, но и воспалительные реакции, приводящие к спазмам гладкой мускулатуры, поражения суставов, невралгия и раны после хирургического вмешательства.
Как правило, боль при раке появляется на III и IV стадиях. Однако иногда ее может и не быть даже при критических состояниях больного — это определяется типом и локализацией опухоли. Известны факты, когда рак желудка IV стадии протекал бессимптомно. Может не вызывать боли опухоль молочной железы — неприятные ощущения в таких случаях появляются только когда метастазы охватывают костную ткань.
Болевой синдром можно классифицировать по разным признакам. Так, по степени интенсивности боли могут быть слабые, средние и сильные; по субъективной оценке — колющие, пульсирующие, сверлящие, жгучие; по продолжительности — острые и хронические. Отдельно остановимся на классификации боли по происхождению:
Висцеральные — боли в области брюшной полости без четкой локализации, длительные, ноющие. Например, болезненные ощущения в области спины при раке почек.
Соматические — боли в связках, суставах, костях, сухожилиях: тупые, плохо локализуемые. Для них характерно постепенное наращивание интенсивности. Появляются на поздних стадиях рака, когда метастазы образуются в костной ткани и вызывают поражение сосудов.
Невропатические — боли, вызванные нарушениями в нервной системе. Например, давлением опухоли на нервные окончания или их повреждением. Такой тип ощущений вызывает также лучевая терапия или проведенная хирургическая операция.
Психогенные — боли без физических поражений, связанные со страхом, депрессией, самовнушением пациента. Появляются в результате сильных эмоциональных переживаний и не поддаются лечению обезболивающими средствами.
В медицине существует термин «фантомная боль» — это болевые ощущения в той части тела, которая удалена в результате операции. К примеру, болезненность в области груди после мастэктомии или боль в ампутированной руке или ноге. Точного объяснения этого явления до сих пор нет. Некоторые ученые видят причину в несогласованности той части мозга, которая отвечает за чувствительность, с той, что ответственна за мышление. Другие уверены, что фантомная боль — это результат плохо проведенной анестезии.
Боль — это защитная реакция организма и главный сигнал тревоги. Она придумана природой, чтобы указать человеку на проблему, заставить его задуматься и побудить к действию. Однако хроническая боль при онкологии лишена этих функций. Она вызывает у больного уныние, чувство безысходности, депрессию (вплоть до психических расстройств), препятствует нормальному функционированию организма, лишает возможности чувствовать себя полноценным членом общества. Боль отнимает силы, необходимые в борьбе с раковой опухолью. Прогрессивная медицина рассматривает такую боль как патологический процесс, который требует отдельной терапии. Обезболивание при раке — это не разовая процедура, а целая программа лечения, призванная сохранить социальную активность пациента, не допустить ухудшения его состояния и угнетения психики.
Как снять боль при раке: нюансы выбора схемы обезболивания
Итак, подбор эффективной терапии для устранения боли — сложная задача, которая требует поэтапного подхода. Прежде всего врачу необходим анамнез: причина боли (если она установлена), давность, локализация, интенсивность, изменение характера боли в связи со сменой времени суток и в зависимости от интенсивности физической нагрузки, тип анальгетиков, которые уже применялись, и их эффективность во время приема. Если пациент жалуется на сильную боль, в первую очередь необходимо исключить состояния, требующие неотложной помощи, например инфекции или патологическое поражение мозговых оболочек метастазами. Для этого назначают ультразвуковое исследование, магнитно-резонансную томографию, компьютерную томографию и другие исследования по усмотрению врача. Если неотложное состояние исключено, выбор метода обезболивания будет зависеть от выраженности боли и ранее применяемых анальгетиков.
Крайне важно, чтобы врач относился к болевым ощущениям пациента со всей серьезностью, не приуменьшая их значимость. Необходимо контролировать их снижение или увеличение. Бывает, онколог может назначить повышенную дозу лекарств или сразу перейти к наркотическим препаратам, чтобы достичь быстрого эффекта. Но такая методика дает лишь кратковременный результат. Нередко ошибки совершают и сами пациенты, которые терпят «до последнего» и лишь затем начинают жаловаться. Между тем, прием обезболивающих необходим при первом появлении болей.
Точное следование правильной схеме приема способно значительно отсрочить потребность в сильнодействующих препаратах. Случается, что пациенты принимают все анальгетики подряд, подбирая то, что поможет им лучше и быстрее. Это также является ошибкой, поскольку важно выяснить причину боли. Например, спазмы в брюшной полости снимают лекарствами, которые при костных болях окажутся неэффективными. Не говоря уже о том, что боли вообще могут быть связаны с онкологией только косвенно или вовсе не иметь к ней никакого отношения.
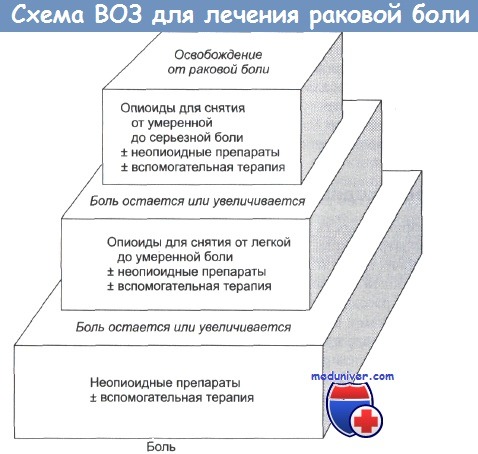
Каждый врач действует в соответствии со своими знаниями и опытом, однако в основе всей противоболевой терапии лежит единая схема, рекомендованная Всемирной организацией здравоохранения, — «лестница ВОЗ».
Трехступенчатая система обезболивания при раке: «лестница ВОЗ»
В рекомендациях экспертов ВОЗ выделено три ступени фармакотерапии, которые обеспечивают рациональное лечение болевого синдрома у онкологических больных. В соответствии со ступенью подбирают и препараты:
при слабой боли — неопиоидные анальгетики;
при усилении — легкие опиоидные препараты;
при сильной боли — наркотическое обезболивание и адъювантная терапия.
Рассмотрим каждый этап более подробно.
Первая ступень. Начинают лечение болевого синдрома с ненаркотических анальгетиков и нестероидных противовоспалительных средств (НПВС). К ним относятся парацетамол, ибупрофен, аспирин, мелоксикам и другие. При боли в мышцах и суставах — диклофенак, этодолак и прочие. Все эти вещества воздействуют на периферические болевые рецепторы. В первые дни препараты могут вызывать общую усталость и сонливость, что проходит самостоятельно или корректируется изменением дозировки. Если прием таблеток не дает нужного результата, переходят к инъекциям.
Эффективные технологии снятия болевого синдрома у больных раком
Одним из основных факторов при выборе метода обезболивания при онкологии является не только эффективность действия, но и удобство для больного, влияние на качество его жизни. Раньше практически всегда использовались инвазивные методы — инъекции. Современные методы обезболивания разнообразны и максимально комфортны для пациентов.
Обезболивающие пластыри. Это способ трансдермального введения препарата. Пластырь содержит четыре слоя: защитная полиэфирная пленка, резервуар с действующим веществом (например, с фентанилом), мембрана, корректирующая интенсивность выделения, и липкий слой. Пластырь можно наклеить в любом месте. Фентанил высвобождается постепенно на протяжении трех суток. Действие наступает уже через 12 часов, после удаления концентрация лекарственного вещества в крови медленно снижается. Дозировка может быть разная, ее подбирают индивидуально. Пластырь назначают, как правило, в самом начале третьей ступени обезболивания при онкологии.
Эпидуральная анестезия. Лекарство вводят в эпидуральное пространство, расположенное между твердой мозговой оболочкой и стенками полости черепа или позвоночного канала. Препараты аналогичны спинальной анестезии. Эпидуральная анестезия используется, чтобы снять боль при раке, когда появились вторичные изменения в костях, а оральный и парентеральный методы введения уже не приносят результатов.
Введение препаратов в миофасциальные триггерные пункты. Миофасциальный болевой синдром выражается спазмами мышц и появлениями в напряженных мышцах болезненных уплотнений. Они называются триггерными точками и вызывают боль при нажатии. Инъекции в триггерную зону снимают боль и улучшают подвижность участка тела.
Вегетативные блокады. Блокировка нерва предусматривает введение препарата в точку проекции нерва, который связан с пораженным органом и вызывает боль. Например, блокада при раке поджелудочной железы ликвидирует боль на несколько месяцев. В зависимости от вида анестетика, процедуру проводят раз в год, раз в полгода или каждую неделю. Еще один плюс — минимальное количество негативных последствий.
Нейрохирургические вмешательства. В ходе процедуры нейрохирург перерезает корешки спинномозговых или черепных нервов, по которым проходят нервные волокна. Таким образом, мозг лишается возможности получать болевые сигналы. Разрезание корешков не приводит к утрате двигательной способности, однако может затруднить ее.
Анальгезия, контролируемая пациентом (PCA). Этот вид обезболивания основан на простом правиле: пациент получает анальгетики тогда, когда он этого хочет. В основе схемы лежит индивидуальное восприятие боли и необходимость приема анальгетиков. В европейских странах РСА принята в качестве стандарта постоперационного обезболивания. Метод прост и относительно безопасен. Однако пациентам необходимо проходить тщательный инструктаж.
Выбор конкретного метода обезболивания при раке зависит от многих факторов — вот почему так важны индивидуальный подход и тщательное обследование пациента, позволяющие врачу оценить эффективность метода, его целесообразность и возможные риски. Медики прочно утвердились в мысли, что болевой синдром необходимо лечить независимо от прогнозов по основному заболеванию. Устранение боли позволит предотвратить ее разрушительное действие на физическое, моральное и психическое состояние пациента, а также сохранить его социальную значимость.