Объемные образования малого таза что может быть
Что нужно знать о новообразованиях в матке и яичниках
В женских репродуктивных органах — матке, яичниках и маточных трубах — могут возникать аднексальные (дополнительные) патологии. Это любые объемные новообразования, причины появления которых могут быть как гинекологическими, так и другими.
Для контроля над объемными доброкачественными образованиями достаточно участия семейного врача. Но для медицинской помощи при злокачественном процессе, например, для лечения рака шейки матки, следует обратиться к узкому специалисту.
Каковы симптомы таких нарушений?
Клинические проявления во многом зависят от природы новообразования. Но среди распространенных симптомов можно выделить:
Какие бывают новообразования в области репродуктивных органов?
Как диагностируют такие нарушения?
Врач устанавливает диагноз на основании:
Не все эти новообразования представляют опасность для жизни женщины. Так, например, воспалительные поражения и кисты почти никогда не приводят к развитию рака и нередко требуют лишь консервативного лечения и внимательного врачебного наблюдения.
С другой стороны, крайне важно знать признаки острых гинекологических патологий, которые требуют немедленной медицинской помощи. К ним относятся перекрут яичника и внематочная беременность. Заподозрить последнюю можно, если тест на беременность имеет положительный результат, при этом женщина жалуется на боль в животе или тазовой области и влагалищное кровотечение. Перекрут яичника проявляется внезапной сильной болью на стороне поражения, которая сопровождается тошнотой и рвотой.
Какое лечение требуется при объемных новообразованиях?
Это зависит от характера выявленной дополнительной массы:
1. При внематочной беременности требуется оперативное ее прерывание. Для этого могут быть выбраны следующие способы:
2. Пациенткам с воспалительными заболеваниями органов малого таза потребуются курсы внутривенного введения антибиотиков. Наиболее часто назначают:
В некоторых случаях возможно и амбулаторное лечение с помощью перорального приема доксициклина (вибрамицина) и внутримышечного введения цефтриаксона (роцефина). Возможен другой антибиотик, который относится к цефалоспоринам третьего поколения. Иногда в схему терапии включают и пероральный прием метронидазола. Сегодня воспалительно-инфекционные абсцессы в маточных трубах и яичниках уже не требуют хирургического вмешательства. Срочная операция показана только в случае разрыва капсулы абсцесса, что угрожает развитием обширного перитонита.
3. Об оптимальных способах лечения эндометриомы в медицинском сообществе до сих пор нет единого мнения. Сегодня используются такие подходы, как:
4. Лечение доброкачественных миом заключается в приеме гормональных препаратов и симптоматической терапии нестероидными противовоспалительными средствами. Но при отмене этих назначений чаще всего доброкачественная опухоль продолжает прогрессировать, а риск перехода ее в злокачественную форму возрастает. Поэтому сегодня хирургическое вмешательство представляется наиболее оптимальным методом лечения миом. Впрочем, у него есть один существенный недостаток — иногда вместе с опухолью приходится полностью удалять женские репродуктивные органы. В связи с этим специалисты медицинского центра «Анадолу» начали проводить ультразвуковую абляцию миомы: во многих случаях эта процедура позволяет избавиться от новообразования без операции и с сохранением матки и яичников.
5. Перекрут яичника — это острая гинекологическая патология, при которой единственным способом лечения является немедленная операция. Она призвана предотвратить серьезное повреждение и некроз тканей.
6. Лечение рака яичников, рака шейки матки и других репродуктивных органов женщины может включать хирургические вмешательства, традиционную химиотерапию и таргетную терапию, радиационную терапию. В последнее время в лечении онкогинекологических заболеваний также стал успешно применяться такой новый метод, как «горячая химиотерапия» (НIPEC). Он показывает особенно хорошие результаты при раке яичников. Конкретная схема лечения разрабатывается индивидуально с учетом следующих факторов:
Каковы факторы риска появления объемных новообразований в малом тазу?
Перечень таких факторов зависит от характера новообразования. Так, например, более 80% случаев перекрута яичников возникает у женщин с крупными яичниками (более 5 см). Риск образования миомы возрастает при:
Злокачественные новообразования нередко имеют генетическую предрасположенность, и вероятность их появления возрастает при наличии таких патологий в семье. Кроме того, факторами риска для раковых поражений являются эндометриоз, гормональная терапия в постменопаузе, ожирение, высокий рост, пожилой возраст.
Резюме
Не все объемные новообразования в области малого таза являются злокачественными, и не всегда они нуждаются в немедленном интенсивном лечении. Важную роль здесь играет качественная диагностика, позволяющая выяснить природу такого новообразования и его точную локализацию.
Не стоит также пренебрегать регулярными профилактическими обследованиями у специалистов. Врачи клиники «Анадолу» обладают обширными знаниями в области диагностирования и применяют в своей практике передовые и эффективные методики лечения.
Материал подготовлен по согласованию с врачом «Анадолу» профессором акушером-гинекологом Муратом Деде.
Объемные образования малого таза что может быть
Несмотря на то что объемные образования в тазу все чаще обнаруживают случайно при проведении КТ, УЗИ или МРТ по другим показаниям, физикальное исследование остается наиболее распространенным методом ранней диагностики. При постановке диагноза принимают во внимание размер, форму, границы, консистенцию и локализацию образования.
Доброкачественные опухоли, как правило, гладкие, кистозные, подвижные, односторонние, диаметром менее 8 см (для сравнения, точный диаметр теннисного мячика 7 см). Злокачественные новообразования плотной консистенции, неровные, фиксированные, часто с образованием узелков в прямокишечно-маточном углублении, сопровождаются асцитом. По данным Koonings, риск злокачественного заболевания у женщин с двусторонними образованиями придатков в 2,6 раза выше, чем с односторонними.
Перед хирургическим вмешательством проводят комплексное обследование. Рентгенологическое исследование брюшной полости позволяет оценить контур образования, обнаружение зубов — признак доброкачественной тератомы. Однако не все кальцинаты — это зубы. Так, например, серозная аденокарцинома яичника может содержать рентгеноконтрастные псаммомные тельца. При внутривенной пиелографии выявляют положение и функцию почек, возможна и оценка размера опухоли по характеру смещения мочеточников и деформации границ мочевого пузыря. Этот метод особенно показан при планируемом хирургическом вмешательстве по удалению опухоли забрюшинного пространства.
Иногда для точной оценки происхождения объемного образования необходимо провести трансвагинальное УЗИ, КТ или МРТ.
Для диагностики рака яичников (РЯ) есть специфические методы, например определение опухолевых маркеров. Некоторые герминогенные опухоли синтезируют ХГ, лактатдегидрогеназу (ЛДГ) или а-фетопротеин (АФП), но в большинстве случаев измерение этих маркеров на начальных стадиях развития новообразований яичников статистически незначимо. Хотя рост серозных цистаденокарцином сопровождается повышением уровня СА-125, при I стадии результат положителен примерно в 50 % случаев.
Необходимо шире использовать рентгеноконтрастные исследования ЖКТ, особенно при подозрении на происхождение объемного образования из органов пищеварительной системы. Диагностическая ценность УЗИ не так велика, как предполагалось, за исключением случаев определения маточной или внематочной беременности. С помощью УЗИ можно установить границу раздела плотной ткани и жидкости, а также отличить солидные образования от кистозных.
Однако эти данные не дают никакой информации для лечения пациентки, поэтому при пальпируемых опухолях этим методом можно пренебречь. Иногда УЗИ помогает подтвердить подозрение на опухоль придатков матки у пациенток с ожирением или отказывающихся от других методов обследования. Его рутинное использование во всех случаях тубоовариальных образований не оправдано. Дифференциальную диагностику миомы матки и опухоли яичника можно провести с помощью лапароскопии.
Она показана во всех случаях, когда источник образования неясен, а дальнейшее лечение (хирургическое или консервативное) зависит именно от его происхождения. Это особенно касается пациенток репродуктивного возраста с объемными образованиями небольшого размера ( 
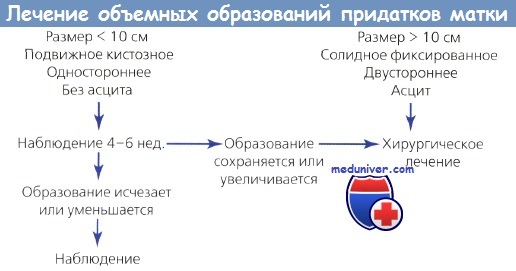
Решение о необходимости хирургического вмешательства зависит от характеристики объемного образования придатков матки. Размер более 10 см — абсолютное показание к операции. Кисты яичников диаметром менее 5 см в 95 % случаев носят неопухолевый характер. Кроме того, диаметр функциональных кист редко превышает 7 см, обычно они односторонние и подвижные.
Как правило, эти пациентки не принимают пероральные контрацептивы. Можно предположить, что в репродуктивном возрасте объемное образование придатков, скорее всего, есть результат функциональных или гиперпластических изменений яичников, а не истинная опухоль. Главное отличие функциональных кист от истинных опухолей состоит в кратковременности их существования.
Согласно клиническому опыту, срок существования функциональных кист колеблется от нескольких дней до нескольких недель, а повторное исследование в следующей фазе менструального цикла подтверждает этот диагноз. Назначение пероральных контрацептивов для скорейшей инволюции таких кист основано на предположении об их зависимости от секреции гонадотропинов. По неподтвержденным данным, ингибирующее действие контрацептивных стероидов на выделение гонадотропинов сокращает период существования этих образований, что позволяет быстрее установить их функциональный, или неопухолевый, характер.
Если функциональная киста не уменьшилась за один менструальный цикл (4—6 нед.), показано хирургическое лечение. Spanos тщательно обследовал 286 пациенток с кистами придатков матки. Им назначали комбинированные пероральные контрацептивы, повторное обследование проводили через 6 нед. В 72 % случаев образования исчезли в период наблюдения. Среди 81 пациентки с персистирующими образованиями ни у одной не обнаружили функциональную кисту во время лапаротомии. Пять удаленных опухолей оказались злокачественными, что подчеркивает необоснованность задержки оперативного вмешательства у этих больных.
Мы стали реже рекомендовать удаление этих опухолей лапароскопическим доступом. При этом любое увеличение яичника до менархе или в постменопаузе — показание к хирургическому вмешательству.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Опухолевые заболевания органов малого таза
Опухолевые заболевания органов малого таза чаще всего выявляются у женщин во время планового гинекологического осмотра. Они делятся на доброкачественные и злокачественные. Чаще всего новообразования могут быть обнаружены в органах репродуктивной системы: матке, яичниках, шейке матки. Но они могут возникать и в кишечнике, мочевом пузыре, реже – в костях таза.
Среди причин развития новообразований:
Как и когда возникает и развивается?
Опухоли в области малого таза могут формироваться в разном возрасте. Иногда они встречаются у девушек в период полового созревания. Это связано с накоплением менструальной жидкости в полости влагалища и нарушением процессов ее оттока. Причиной развития патологии являются врожденные пороки шейки матки или влагалища либо атрезия (заращение) девственной плевы.
У женщин, находящихся в репродуктивном возрасте, чаще всего развивается фибромиома. Она представляет собой доброкачественное новообразование гладкомышечного происхождения.
Во время гинекологического осмотра могут быть диагностированы граафовы пузырьки. Их в медицине называют еще функциональными кистами яичников. В большинстве случаев они не растут и не требуют лечения, поскольку проходят сами за несколько месяцев.
Среди других разновидностей новообразований следует отметить внематочную беременность, рак яичников, злокачественное новообразование на стенках фаллопиевых труб. Часто встречаются и кистозная тератома, гидросальпинкс. При наличии множественных новообразований в яичниках, разрастания внутреннего слоя матки, ставят диагноз «эндометриоз».
В период постменопаузы чаще диагностируют злокачественные новообразования. Это связано с тем, что кисты, миома или эндометриоз обычно связаны с гормональной секрецией яичников. Во время постменопаузы она существенно падает.
Как диагностируется?
При сборе анамнеза врач может обратить внимание на эндокринные расстройства и нарушения в работе желудочно-кишечного тракта. После исключения патологий этих систем проводятся полный гинекологический осмотр, УЗИ, бимануальное исследование влагалища (пальпация), эндоскопическое обследование, биопсия и/или гистероскопия (осмотр с помощью оптического прибора).
Среди распространенных симптомов, указывающих на наличие новообразования в области малого таза:
Как лечится?
Схема лечения разрабатывается врачом в каждом случае индивидуально. Она зависит от типа новообразования, наличия сопутствующих заболеваний, осложнений, особенностей организма пациентки. По возможности прибегают к консервативному лечению препаратами. Хирургия показана, если возникло обильное кровотечение из-за разрыва опухоли, она имеет большие размеры или очень быстро растет.
Различается и объем хирургического вмешательства. Чаще всего прибегают к органосохраняющим операциям. Например, это возможно при кистах яичников. Радикальная ампутация может быть показана при фибромиомах больших размеров или в случае выявления злокачественного новообразования.
Параллельно с хирургией может проводиться антибактериальная или противовирусная терапия. Пациентке врач часто прописывает препараты для стимуляции иммунной системы. Это позволяет ускорить выздоровление, избежать развития сопутствующих заболеваний и существенно уменьшить продолжительность периода восстановления.
Чтобы избежать осложнений и проведения операции, необходимо своевременно проходить плановые гинекологические осмотры и при первых симптомах заболеваний репродуктивной системы сразу же обращаться к своему лечащему врачу. Своевременная диагностика и правильно подобранное лечение в разы улучшают прогноз на полное выздоровление.
НЕ-ГИНЕКОЛОГИЧЕСКИЕ ОПУХОЛИ ОРГАНОВ МАЛОГО ТАЗА
Органы малого таза и яичники, в частности, часто являются местом метастазов экстрагенитальных злокачественных опухолей. Метастазы экстрагенитальных опухолей составляют 5-20% всех опухолей яичников. По данным литературы, они чаще всего возникают от рака желудка или рака молочной железы. Диагностика потенциально экстрагенитального происхождения опухоли может значительно изменить ведение пациента и позволит начать раннее лечение первичного заболевания.
АВТОРЫ: М. Zikan, D. Fischerova, I. Pinkavova, P. Dundr, D. Cibula
Введение
Органы малого таза и яичники, в частности, часто являются местом метастазов экстрагенитальных злокачественных опухолей. Метастазы экстрагенитальных опухолей составляют 5-20% всех опухолей яичников. По данным литературы, они чаще всего возникают от рака желудка или рака молочной железы. Диагностика потенциально экстрагенитального происхождения опухоли может значительно изменить ведение пациента и позволит начать раннее лечение первичного заболевания.
Методы
Пациенты
В исследование были включены 92 пациента, которых направили в гинекологическое отделение онкологического центра с 2005 по 2009 год. Им выполнили экспертное УЗИ и обнаружили образования малого таза НЕ-гинекологического происхождения, что было впоследствии подтверждено и идентифицировано гистологически. Первичные перитонеальные серозные опухоли классифицируются как генитальные, таким образом, эти пациенты не были включены в исследование. Опухоли яичников с метастазами в матку, опухоли матки с метастазами в яичниках и опухоли, растущие из других тазовых структур с инвазией в матку и яичники, также не были включены в исследование.
Ультразвуковое исследование
Каждый пациент прошел как трансабдоминальное, так и трансвагинальное или трансректальное ультразвуковое исследование, которое осуществлял один из двух специалистов в области ультразвуковой диагностики в гинекологической онкологии, используя GE Logiq 9 (США). Описание, основанное на стандартном протоколе для оценки тазовых образований. Сонограммы и видеоклипы, созданные во время экспертизы, были сохранены в электронном виде.
– вне яичников (интраперитонеальное, ретроперитонеальное)
-тазовое и внетазовое
-пик систолической скорости
-прогибается при надавливании
-количество камер (1-5; 6-10;> 10)
-равномерность толщины перегородки
Оценка полученных данных
Наша оценка была проведена ретроспективно путем анализа сохранившихся отчетов экспертизы. В случае неопределенности или отсутствия ясности в отчете сохраненные неподвижные изображения или видеоклипы были использованы для уточнения, без знания гистологического диагноза.
Опухоли с метастазами в яичниках были обозначены, как рак яичников. Если опухоль была ограничена только поверхностью яичника, с не захваченной стромой яичника. Она была классифицирована как овариальная с карциноматозом. Опухоли, которые прикреплены к стенке таза и кровоснабжаются внешней, внутренней или общей подвздошной артерией; или опухоли, расположенные четко под париетальной брюшиной, были классифицированы как ретроперитонеальные. Гетерогенные, бессосудистые участки смешанной эхогенности с размытыми границами, прилегающие к васкуляризованной ткани, были классифицированы, как участки вероятного некроза (рис.1).
Рис.1. Некроз: гетерогенный бессосудистый участок с неровными краями (стрелка) в окружении ткани, которая кровоснабжается.
Эластичность опухолей оценивали при нажиме, который производили с помощью вагинального датчика с одновременным надавливанием на брюшную стенку при пальпации (для того, чтобы избежать перемещения опухоли) и классифицировали, как эластичная или жесткая.
Подвижность опухолей оценивали по их движению по отношению к соседним структурам, когда рука исследователя давит на брюшную стенку с одновременным сканированием трансвагинальным или абдоминальным ультразвуковым датчиком. Опухоль считается мобильной, когда она свободно перемещается по всему своему периметру по отношению к соседним структурам. Полуфиксированная – если она надежно закреплена минимум на часть своего периметра или соседние структуры, со своеобразным скольжением. Фиксированная – если она была полностью неподвижной.
Результаты
Из 92 пациентов с метастазами злокачественных опухолей не-гинекологического происхождения, включенных в данное исследование, 39 (42,4%) были диагностированы хирургически и 53 (57,6%) по результатам биопсии. Все они прошли ультразвуковое обследование в нашем отделении и вызвали подозрения о наличии метастазов опухоли не-гинекологического происхождения у 75 (81,5%) из них. Опухолевый маркер СА 125 был повышен (35 Код / л) у 47 пациентов (51,1%). Среднее значение маркера у этих пациентов было 83,2 Код / л (диапазон, 41.2-438.4 код / л).
Среди метастатических НЕ-гинекологических опухолей на сегодняшний день наиболее распространенным гистологическим типом является колоректальный рак, выявленный у одной трети пациентов. Типы и частота отдельных опухолей приведены в таблице 1.
| Заболевания | Количество (%) |
| Колоректальный рак | 32 (34,8) |
| Опухоли верхних отделов пищеварительного тракта (поджелудочной железы, желчного пузыря) | 13 (14,1) |
| Лимфома | 11 (11,9) |
| Опухоль Крукенберга (метастазы рака желудка) | 9 (9.8) |
| Рак молочной железы | 6 (6.5) |
| Стромальные опухоли желудка | 4 (4,3) |
| Рак мочевого пузыря | 3 (3.3) |
| Нейроэндокринные опухоли | 2 (2,2) |
| Карциноидные опухоли | 2 (2,2) |
| Злокачественные мезотелиомы | 1 (1,1) |
| Злокачественная Шваннома | 1 (1,1) |
| Примитивная нейроэктодермальная опухоль | 1 (1,1) |
| Липосаркома | 1 (1,1) |
| Лейомиосаркома | 1 (1,1) |
| Саркома Юинга | 1 (1,1) |
| Рак щитовидной железы | 1 (1,1) |
| Перимирцитома | 1 (1,1) |
| Атипичная ретроперитонеальная лейомиома | 1 (1,1) |
| Псевдомиксома брюшной полости (злокачественная) | 1 (1,1) |
Общие характеристики не-гинекологических опухолей
Мы обнаружили, что интраперитонеальные опухоли преобладали над экстраперитонеальными 84/92 (91,3%) против 8/92 (8,7%). Среди интраперитонеальных опухолей 39/84 (46,3%) были локализованы в яичниках; остальные 45 (53,7%) находились на висцеральной брюшине или в области приложений вне яичников. Интраперитонеальные опухоли были чаще односторонними 73/84 (87,0%). Наблюдался широкий диапазон размеров (наибольший диаметр, диапазон, 20-300 (в среднем 120 мм)).
Патология, расположенная выше малого таза и определенная трансабдоминально, наблюдалась у 23/92 (25,0%) опухолей.
Опухоли были в основном плотные 49/92 (53,3%) или многокамерные-солидные 38/92 (41,3%). Небольшая часть опухолей были однокамерными-солидными 5/92 (5,4%). Не было никаких опухолей без твердого компонента. Если были перегородки (в многокамерных-солидных опухолях), они всегда были васкуляризированы и разной толщины. В большинстве своем 35/38 (92,1%), перегородки были > 5 мм в ширину. Папиллярные разрастания были обнаружены редко, регистрировались только в случае метастазов колоректального рака 10/32 (31,3%).
Сочетание серой шкалы и допплера показало изменения, которые позволили заподозрить некроз, что наблюдалось у большей половины 47/92 (51,1%) опухолей. Большое количество некротических тканей было обнаружено в плотной части опухоли в 36/43 (83,7%) (многокамерная опухоль с твердым компонентом). В большинстве случаев твердый компонент многокамерной опухоли был неоднородным (т.е. смешанной эхогенности) 34/43 (79,2%).
По субъективной оценке васкуляризации опухоли был дан средний балл 3. Оба индекса резистентности (RI)
При надавливании вагинальным датчиком только 24/92 (26,1%) опухолей были эластичными, в то время как большинство из них 68/92 (73,9%) были плотными. Двадцать из 92 (22,5%) опухолей были фиксированные, 38/92 (40,8%) были полуфиксированные и 34/92 (36,6%) – подвижные.
Карциноматоз был обнаружен в одной четверти опухолей только в сочетании с асцитом 21/92 (22,8%). Паренхиматозные метастазы наблюдались у 31/92 (33,7%) опухолей, причем во всех случаях метастазы в печени. Асцит присутствует у 85,9% (79/92) пациентов.
Метастазы колоректального рака
Типичными признаками метастазов колоректального рака были: округлая форма каудальной части опухоли, наличие папиллярных разрастаний и наличие некроза твердой части. Опухоли были преимущественно с гиперэхогенными перегородками в основном с гипоэхогенной или гетерогенной твердой частью. Имеющиеся папиллярные разрастания от изоэхогенных до гиперэхогенных, растущих из тонких перегородок и являющихся специфическими для метастазов колоректального рака, наблюдались у 5/32 (15,6%) опухолей (рис.2).
Рис.2. Метастазы колоректального рака: многокамерная-солидная опухоль с типичной округлой формой (2) с папиллярными разрастаниями из перегородок (1).
Метастазы опухолей верхних отделов пищеварительного тракта, желчного пузыря, желчных протоков и поджелудочной железы
Метастазы первичного рака желчного пузыря, желчных протоков и поджелудочной железы визуализируются как многокамерные-солидные образования с многочисленными мелкими разного размера камерами без некроза. Опухоли были различной эхогенности с гиперэхогенными перегородками, с изоэхогенным или гиперэхогенным твердым компонентом. Опухоли и перегородки были гиперваскуляризованы (Рис.3).
Рис.3. Метастазы опухолей верхних отделов пищеварительного тракта (желчного пузыря, желчных протоков, поджелудочной железы): многокамерная-солидная опухоль с небольшими камерами (1) и с твердым компонентом (2).
Лимфома (только неходжкинские лимфомы)
Как правило, неходжкинская лимфома располагалась в малом тазу экстраперитонеально, имела плотную структуру и гетерогенное содержимое в виде гиперэхогенных и гипоэхогенных участков (рис 4). Допплерография показала гиперваскуляризацию опухоли.
Рис.4. Метастазы лимфомы: хорошо определена гетерогенная опухоль с множественными гиперэхогенными включениями (1) и с гипоэхогенными участками (2).
Опухоль Крукенберга (только метастатический рак желудка)
Рак Крукенберга характеризовался, как овариальная опухоль неоднородной эхоструктуры с преимущественно изоэхогенными и гипоэхогенными участками, а также с потенциальным появлением некроза (рис.5) с неровным внутренним контуром, но с гладкой поверхностью. Васкуляризацию опухолей Крукенберга (вне зоны потенциального некроза) оценивали как гиперваскуляризованную.
Рис.5. Опухоль Крукенберга (метастазы рака желудка): твердая (солидная), с неровной внутренней поверхностью и гладкой поверхностью; гетерогенная опухоль, которая является в основном изоэхогенной, однако визуализируются гиперэхогенные (1) и гипоэхогенные (2) участки.
Рак молочной железы
Метастазы рака молочной железы были наиболее часто присутствующими в виде гиперэхогенного карциноматоза с асцитом. У четырех из шести (66,7%) был только карциноматоз и не было тазовой опухоли. Карциноматозные очаги были гиперэхогенными (в отличие от карциноматозных очагов первичного эпителиального рака яичников) (рис 6).
Рис. 6. Метастазы рака молочной железы: гиперэхогенный карциноматоз в малом тазу (стрелка).
Другие
Желудочно-стромальные опухоли наблюдались у четырех (4,3%) пациентов. Размер опухоли колебался от 7 до 10 см. Все опухоли были расположены интраперитонеально. В половине случаев опухоль расположена в яичнике, в каждом конкретном случае была односторонняя локализация. Во всех случаях структура была многокамерная-плотная с гиперэхогенными перегородками, гипоэхогенными некротическими участками и анэхогенным содержимым камер опухоли. Перегородки часто были неполными и гиперваскуляризованными. Ширина перегородок и псевдоперегородок колебалась от 5 до 10 мм (рис.7).
Рис.7. Метастазы опухоли желудочно-кишечного тракта: визуализируется как образование с несколькими гиперэхогенными неполными перегородками (1) и гипоэхогенным содержимым (2).
Метастазы рака мочевого пузыря были обнаружены у трех (3,3%) пациентов. Размер опухоли колебался от 5 до 10 см. Все опухоли были интраперитонеальными, внутряичниковыми и односторонними с многокамерной структурой и гетерогенными перегородками. Количество камер было всегда меньше 10, ширина перегородок разная, с некротическими участками и размытыми краями (рис 8). Твердый компонент был некротическим с богатой периферической васкуляризацией.
Рис.8. Метастазы рака мочевого пузыря: опухоль с размытыми краями, с гиперэхогенными перегородками различной ширины (стрелка).
Метастазы, полученные из нейроэндокринных опухолей, были замечены у двух (2,2%) пациентов. Опухоли были 8 и 10 см в диаметре. Обе опухоли были внутриперитонеальными, односторонними и расположенными в яичниках. Структура была плотная, гетерогенная и в основном гипоэхогенная (рис 9). Васкуляризация была средней интенсивности. Опухоли были с размытыми границами и подвижными. У обоих пациентов наблюдались гипоэхогенные метастазы в печень; карциноматоз или асцит не наблюдался.
Рис.9. Метастазы нейроэндокринных опухолей: твердая гетерогенная структура, в основном гипоэхогенное содержимое (калиперы).
Рис.10. Карциноидные метастазы: хорошо определяется солидная опухоль, с гетерогенной структурой и гиперэхогенными очагами (стрелки).
Вывод
Мы описали ультразвуковые характеристики наиболее распространенных экстрагенитальных опухолей, выявленных в области малого таза в исследуемой популяции. Знание конкретных ультразвуковых характеристик не-гинекологических опухолей может изменить фокус диагностических усилий в случаях выявления опухолей, в которых тазовые метастазы есть только первым признаком опухоли с разной первичной локализацией, что помогает определить оптимальную тактику ведения пациента.